 EndoTODAY 내시경 교실
EndoTODAY 내시경 교실
Beginner | ESA | Schedule | OPD
Seminars | Atlas | Recent | Links
2014년 7월 6일 강릉에서 대한소화기내시경학회 강원지회 연수강좌가 있었습니다. 저는 강의차 내려갔습니다.
2010년 암검진 권고안 이행 수검률이 56.6%에 달했고, 그 중 위암은 65.1%로 가장 높은 수준입니다. 국가 주도의 암검진 질평가와 별도로 내시경학회 주도의 '우수 내시경실 인증제'가 있습니다. 문제는 적절한 성과지표가 부족하다는 점입니다. 이용찬 교수님을 내시경 적응증을 내시경 결과지에 기록해야 한다는 점을 강조하셨습니다. William A. Foster의 아래 글을 인용하면서 마무리하셨습니다.
Quality is never an accident; it is always the result of high intention, sincere effort, intelligent direction, and skillful execution; it represents the wise choice of many alternatives.
좌장님은 과거 DDW에서 어떤 분이 "여러분 중 ileoscopist 손들어보세요"라고 질문했다는 일화를 소개하면서 ileum을 꼭 봐야 하는지 질문하셨습니다. 연자는 꼭 그럴 필요는 없다고 답하셨습니다. 제 생각은 이렇습니다. 검진내시경에서는 cecum까지 관찰하면 충분하고, 복부증상으로 검사하는 경우에는 가능하면 ileum을 관찰하는 것이 좋을 것 같습니다.
Vitamin C는 osmotic effect가 있어서 이를 추가함으로써 최근 장정결액의 총량이 다소 줄었습니다. 저는 아래와 같은 질문을 했습니다.
며칠 전 이마트에 갔을 때 카트에 붙어 있는 광고를 보았습니다. "이젠 아침만 굶고 오세요. 당일 내시경!" 상부위장관 내시경을 하는 도중 십이지장에 장 정결액을 주입하고 병원에 머물면서 설사를 하고 바로 대장내시경을 하는 초식입니다. 언론에도 여러번 소개된 바 있습니다. 간혹 당일입실대장내시경이라고 불리기는 이 방법은 중간 규모의 병원이나 개업가에서 종종 사용되고 있는 것으로 압니다. 이에 대한 선생님의 의견을 부탁합니다.
이에 대하여 김현수 교수님께서 답변을 해 주셨습니다. "과거 위내시경으로 sodium phosphate를 주입하여 대장정결을 한 연구가 있었고, 일부 환자에서 도움이 되는 측면이 있습니다. 그러나 현재 sodium phosphate는 장정결 목적으로 사용할 수 없습니다. 다른 장정결액을 사용한 방법의 연구결과는 거의 없어서 아직 안전성 측면에서 검증이 필요해 보입니다."
위내시경 도중 십이지장에 정결제를 주입하고 수시간 후 대장내시경을 하는 방법에 대하여 잠시 소개하겠습니다. 문제는 근거부족입니다. 어떤 정결제를 어떻게 사용하는지 아직 표준화되지 않은 상태입니다. Fleet를 쓰는 곳은 거의 없는 것 같습니다만 다른 약을 단독으로 사용하기도 하고 섞어서 사용하기도 하는 모양입니다 (마치 무슨 비방처럼). 500 ml를 쓰는 곳도 있고 2,000 ml까지 쓰는 곳도 있다고 합니다. 환자마다 관장 반응이 매우 다양하여 변비, 과거 수술로 인한 유착, 고령의 경우에는 시간이 많이 걸리거나 관장을 추가해야 하기도 합니다. 공기를 함께 주입하면 좋은 모양입니다. 구토와 aspiration이 문제일 수 있습니다. Sedation 상태에서 진정제를 주는 것이므로 간혹 덜 깬 상태에서 바지에 배변을 하여 곤란한 경우도 가능합니다. 하루에 수면 내시경을 두 번 하는 셈이므로 이를 걱정하는 환자도 있을 것입니다. 여하튼 저는 표준화되지 않은 방법을 환자에게 적용하는 것이 마땅치 않습니다.
수면내시경이라는 용어의 부적절성은 여러번 언급된 바 있어 그 대안으로 '의식하진정내시경'이 제안된 바 있습니다. 그러나 '의식하진정내시경'은 의사입장에서 진정의 목표를 강조한 것인지라 일반인에게는 다소 어려운 용어입니다. 향후 진정내시경으로 통일될 예정입니다. 내시경학회의 관련 task force에서 '진정내시경'으로 명칭을 통일하기로 정했기 때문입니다.
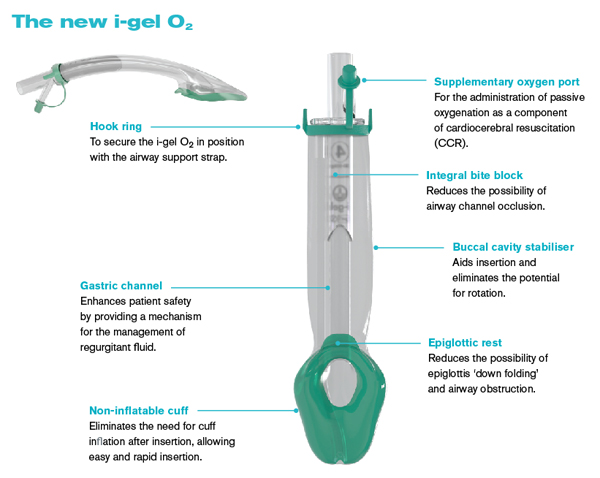
저는 laryngeal mask airway를 소개했습니다. 일전에 소개한 I-gel 같은 것 말입니다. 일전에 보낸 자료를 다시 옮깁니다.
I-gel (laryngeal mask airway)
의식하진정 내시경을 하다가 심한 호흡저하가 발생하면 intubation이 필요합니다. 모든 의료기관에 intubation 장비가 잘 갖추어져 있는지 의문입니다. 전공의 시절에 intubation을 해 보고 20년 간 시술하지 않은 경우 갑자기 intubation을 하려면 쉽지 않을 것입니다. 최
최근 I-gel이라고 하여 jelly를 바른 후 구강으로 그냥 밀어넣으면 되는 새로운 도구가 소개되었습니다. 최근 개업가 내시경실에는 이 장비를 하나씩 비치하고 있는 경우가 많다고 합니다. 위기상황에서 I-gel을 이용하여 아찔한 순간을 무사히 넘겼다는 원장님도 계시다고 들었습니다.
I-gel은 체중에 따라 7가지 모델이 있습니다. 성인의 경우 size 4 (50-90 kg용)를 쓰면 됩니다. 가격은 5만 5천원입니다 (판매처는 Insung Medical (전화번호 02-439-2051, sjw@insungmedical.co.kr). 모든 내시경실에 하나씩 비치해두면 좋겠다고 생각되었습니다.

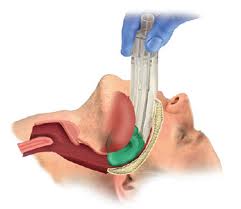
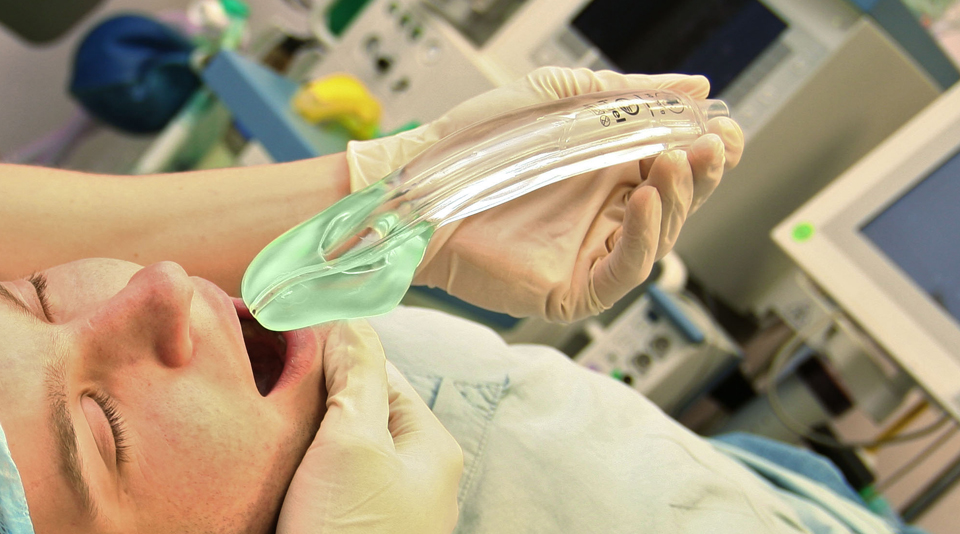
저희 삼성서울병원 수술장에서는 여러 type의 LMA(laryngeal mask airway)가 쓰이고 있으며 i-gel은 그 중 하나입니다.
 4. 위생검 조직의 상피성 증식병변에 대한 병리학적 진단 (강릉아산병원 병리과 엄대윤)
4. 위생검 조직의 상피성 증식병변에 대한 병리학적 진단 (강릉아산병원 병리과 엄대윤)
분화도 구분에서 미분화선암(undifferentiated adenocarcinoma)라는 용어는 쓰지 말아야 합니다. Undifferentiated carcinoma라는 별도의 아형이 있기 때문입니다.
위암은 한 환자에서도 분화가 다른 영역이 섞인 경우가 있습니다. Histological grade를 정하는 것은 most population을 기준으로 판정해야 합니다. 조직검사에서도 가장 많은 영역을 단독으로 보고하는 것이 원칙입니다. 그러나 최근 ESD가 많이 시행되고 있는 관계로 조직검사에서 분화도가 다른 영역이 섞인 경우 이를 모두 언급해주는 기관도 있습니다. 병리과 의사별로 policy가 조금 다를 수 있다고 이해하면 되겠습니다.
엄대윤 교수님은 대부분의 조직검사는 muscularis mucosa까지 포함되지 않으므로 궤양을 형성하는 경우는 많지 않을 것이라는 의견을 주셨습니다. 즉 조직검사를 좀 더 많이 해도 좋지 않을까하는 의견이셨습니다. 그러나 항상 그런 것은 아닌 모양입니다. 교수님께서는 muscularis mucosa까지 조직검사가 되어 뚜렷한 궤양이 생긴 증례를 보여주셨습니다. 저는 적절히 하는 것이 좋지 않을까 생각합니다. '일발필중'이 가장 좋지만 간혹 miss 할 수 있으므로 2-3개 정도면 어떨까요?
 5. 대장내시경시 발생할 수 있는 합병증 대처 (예방?) (원주의대 김현수)
5. 대장내시경시 발생할 수 있는 합병증 대처 (예방?) (원주의대 김현수)
대장내시경의 합병증에 대하여 최근 '업무상 과실치상, 선고유예'가 판결된 바 있습니다 (현재 항소 중). 의사는 천공을 대장내시경에 따르는 피할 수 없는 합병증으로 생각합니다. 비의료진은 합병증을 무조건 '잘못' 혹은 '있어서는 안 되는 일'로 생각하는 경우가 많습니다.
김현수 교수님께서는 천공에 대한 algorithm을 소개하면서 대장의 상태를 강조하셨습니다. Healthy colon과 unhealthy colon을 나눠야 한다는 것입니다. 예를 들어 전신 상태에 따라 장의 edema가 심한 경우라면 내시경 치료가 어려울 수 있습니다.
2014년 DDW에서 'Perforation & deep mucosal injury (DMI) after colonic EMR: Sydney classification'에 대한 발표가 있었다고 합니다. Proper muscle injury가 있어 target sign이 보이는 type 3에서는 clipping을 하고 몇 시간 이상 경과관찰 후 퇴실하는 전략입니다.
Electrosurgical unit 셋팅에서 coagulation을 많이 사용하면 intraoperative bleeding은 줄지 모르지만 post-procedural bleeding의 위험이 높습니다.
Cold snare polypectomy는 출혈은 적지만 residual tissue가 많은 경향이 있습니다.
 6. 역류성 식도염의 올바른 진단 (가톨릭대학교 최명규)
6. 역류성 식도염의 올바른 진단 (가톨릭대학교 최명규)
LA분류법의 문제점
Q1: Why 5 mm?
Q2: Shallow circular erosion (LA-C) > deep linear ulceration (LA-B)
Q3: Different stages in activity? Active or healing stage?
Q4: LA-A >>>> LA-B >> LA-C or LA-D
Take home message
1. 역류성 식도염은 z-line부터 시작하여 구측으로 식도의 장축에 평행하는 mucosal break이다.
2. 하부 식도를 중심으로 분포하므로 중부식도에 호발하는 여러 식도염과 감별할 수 있다.
3. Minimal change는 GERD 진단에 부적절하다.
4. 확대 NBI 내시경은 GERD 진단 가능성을 제시하고 있지만 더 많은 연구가 필요하다.
5. Barrett 식도는 GE (proximal margin of gastric folds or distal end of palisade vessel) 위로 specialized columnar epithelium이 존재하는 상태이다.
[경포호 아침 산책]
© 일원내시경교실 바른내시경연구소 이준행. EndoTODAY Endoscopy Learning Center. Lee Jun Haeng