 [SMT-like AGC]
[SMT-like AGC] Previous | Home | EndoTODAY | List | Next
2008년 6월 30일 EndoTODAY (암호: smcgi)를 다시 읽어보겠습니다.
진단 내시경 영역에서 decision making이 가장 어려운 것 중 하나가 SMT입니다. 조직검사로 결론을 얻을 수 없는 경우가 대부분입니다. EUS, CT 등 검사를 추가할 수 있지만 decision making에 결정적인 도움을 주는 경우는 많지 않습니다. 저는 EUS는 너무 주관적이고 interobserver variation이 크다고 생각되어 CT를 좀 더 자주 시행하는 편입니다. 이 또한 결정적인 정보를 제공해 주는 예가 많지 않지만...
환자를 보면서 늘 느끼는 것은 "역시 내시경 육안소견이 가장 중요하다"는 점입니다. 조직검사, EUS, CT에서 어떠한 결과가 나오더라도 육안소견에서 암이 의심되면 암에 준한 치료를 해야 하는 것입니다. 간혹 SMT-like cancer라는 것이 있기 때문입니다.
이 환자에서 조직검사는 두번 시행되었는데 한번은 암이 나오지 않았고 한번은 암으로 확인되었습니다. 수술을 시행하였으며 "Advanced gastric carcinoma, Borrmann type: unclassifiable, papillary adenocarcinoma (M/D), 4x1.8 cm, extension to proper muscle, no metastasis in 50 regional lymph nodes"의 결과를 얻었습니다.
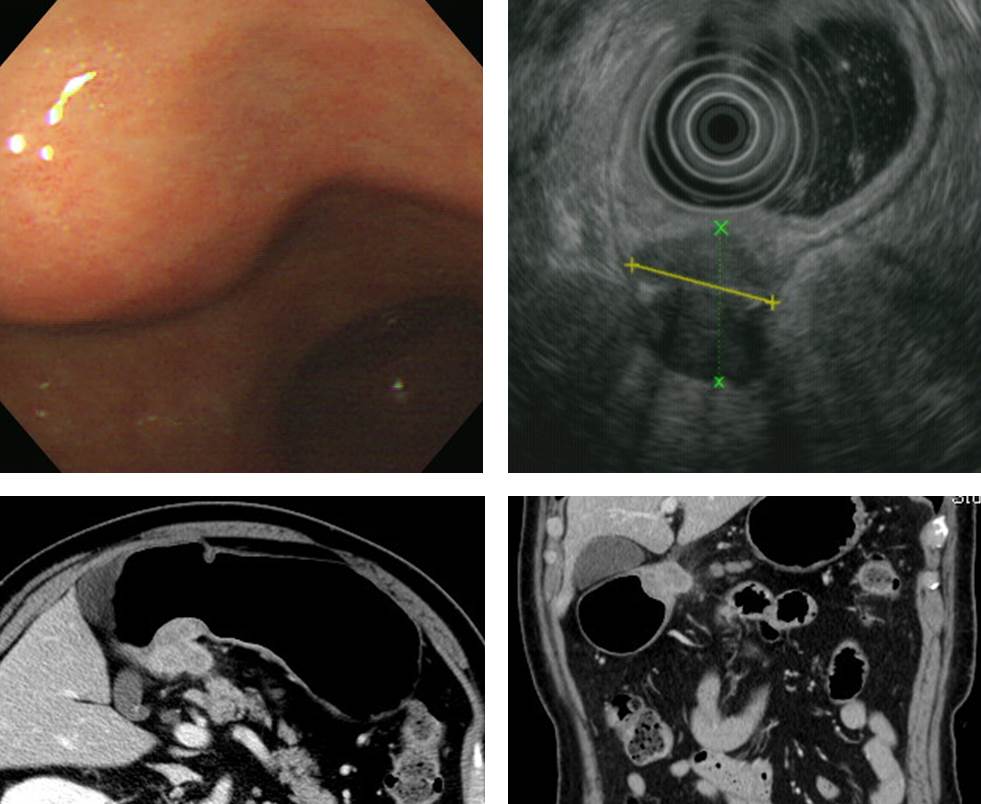
Screening endoscopy에서 발견된 종양입니다. Overlying mucosa가 완전 정상으로 보였던 SMT-like cancer입니다.
1. Location: [1] lower third, [2] middle third, center at antrum and lesser curvature
2. Gross type : Borrmann type (unclassifiable)(mimicking submucosal tumor)
3. Histologic type: undifferentiated carcinoma
4. Histologic type by Lauren: indeterminate
5. Size: 5.4x3.5 cm
6. Depth of invasion: invades adjacent structure (pancreas)
7. Resection margin: free from carcinoma. safety margin: proximal 7 cm, distal 4 cm
8. Lymph node metastasis: no metastasis in 50 regional lymph nodes
9. Lymphatic invasion: not identified
10. Venous invasion: not identified
11. Perineural invasion: not identified

1. Location : lower third, center at antrum and anterior wall
2. Gross type : Borrmann type 5 (SMT-like)
3. Histologic type : tubular adenocarcinoma, poorly differentiated
4. Histologic type by Lauren : mixed
5. Size : 3x2.5 cm
6. Depth of invasion : invades serosa
7. Resection margin: free from carcinoma, safety margin: distal 1.5 cm, proximal 7.5 cm
8. Lymph node metastasis : metastasis to 2 out of 43 regional lymph nodes
9. Lymphatic invasion : present
10. Venous invasion : not identified
11. Perineural invasion : not identified
12. Peritoneal cytology : negative
 SMT-like AGC에 대한 EndoTODAY가 나간 후 작은 SMT에 대하여 추가 검사가 필요한지 문의하는 메일이 있었습니다.
SMT-like AGC에 대한 EndoTODAY가 나간 후 작은 SMT에 대하여 추가 검사가 필요한지 문의하는 메일이 있었습니다.
2010년 대한소화기학회지에 기고한 글의 일부를 옮깁니다. 전문은 link를 참고하시기 바랍니다.
내시경이 발달하고 건강검진이 보편화되면서 무증상 성인의 위 점막하종양이 흔히 발견되고 있다. 증상을 일으킨 점막하종양은 수술이 원칙이다. 그러나 건강검진에서 발견된 작고 증상이 없는 점막하종양을 모두 수술하는 것은 아니다. 무증상 성인의 작은 점막하종양을 어떻게 검사하고 관리할 것인가에 대한 의료계의 합의가 없는 상태로, 적지 않은 혼선이 빚어지고 있다. 어떤 위 점막하종양이 100% 양성인지 정확히 판단하기는 어렵다. 경과관찰에 따르는 약간의 위험성을 설명하고 동의를 얻지 못하면 자꾸 뭔가를 시행하는 오류, 즉 do-somethingism에 빠지기 쉽다. 그로 인해 작은 병소를 과잉진단ㆍ과잉치료함으로써 삶의 질이 떨어질 수 있다.
 [2013-7-20. 애독자 편지] 더운 날씨에 잘 지내시죠? 저도 gastric SMT로 fololw-up하다가 크기의 증가가 있어 (1,7-> 2,0-> 2.8 cm) 수술 보낸 증례에서 SM cancer가 진단된 적이 있었습니다. 또 2.5 cm 이상의 3rd or 4th layer에 기원한 SMT를 GIST 가능성으로 수술 보낸 후 ectopic pancreas로 진단된 경우도 있습니다. EUS는 조직검사를 하지 않으면, 진단이 애매할 때가 많아 비용 대비 환자들의 만족도가 그다지 좋은 검사는 아닌 것 같다는 생각이 듭니다.
[2013-7-20. 애독자 편지] 더운 날씨에 잘 지내시죠? 저도 gastric SMT로 fololw-up하다가 크기의 증가가 있어 (1,7-> 2,0-> 2.8 cm) 수술 보낸 증례에서 SM cancer가 진단된 적이 있었습니다. 또 2.5 cm 이상의 3rd or 4th layer에 기원한 SMT를 GIST 가능성으로 수술 보낸 후 ectopic pancreas로 진단된 경우도 있습니다. EUS는 조직검사를 하지 않으면, 진단이 애매할 때가 많아 비용 대비 환자들의 만족도가 그다지 좋은 검사는 아닌 것 같다는 생각이 듭니다.
최근 식도 점막하 종양으로 내원한 환자가 있어 교수님께 조언을 듣고자 메일 보냅니다. 60세 남환이 7년간 모 병원에서 식도 평활근종으로 추적관찰 중 크기 변화가 없었다고 합니다. 당시 외부 사진에서 15.8 mm x 9.1 mm의 homogenous hypoecholic lesion이었습니다. 최근 "가슴이 아프다, 음식 먹은 것이 내려갈 때 위에 걸리는 것 같은 통증이 있다"는 증세로 추적 EUS를 검사하였고, aorta 옆에 위치한 20.5 x 7.4 mm의 PM layer에서 기원한 SET가 관찰되었습니다. Homogeneous hypoecholic 하나, central echogenicity가 동반되어 있습니다. 환자는 2008년도 사진에 비해 5 mm 정도 커진 것 같다고 하자, 많이 불안해 하고 수술적 치료나 조직검사를 원합니다. 가능성은 leiomyoma가 가장 있다고 생각하나, 혹시 GIST나 schwannoma의 가능성도 있을 것 같습니다. EUS-FNA의 성공 가능성과 출혈, 식도 천공 등의 합병증을 우려하고 있습니다. 교수님의 조언을 부탁합니다.
[2013-7-22. 이준행 답변] 그렇습니다. 보기만하는 EUS는 분명 한계가 있습니다. EUS-FNA도 모든 문제를 해결해주는 것도 아닙니다. 일단 쉽지 않고, 위험성이 있고, 뚜렷한 결론을 주지 못하는 예가 많습니다.
문의하신 환자에서 SET가 있고 수년 전에 비하여 5 mm가 커진 것이 분명하다고 하더라도 (사실 5 mm 정도의 차이는 오차범위일 수 있습니다) 증상과는 무관한 일 같습니다. 2 cm의 SET가, 그것도 수년 전부터 있던 것이 최근 발생한 흉통의 원인일 가능성은 낮기 때문입니다. 따라서 심장질환, 폐질환, 식도운동질환 등 다른 원인이 없는지 확인해보는 것이 우선이라고 생각합니다. EUS-FNA는 경험이 많다면 시도해 볼 수 있겠지만, 앞서 말씀드린 바와 같이 오래 전부터 있었고 최근 아주 약간 커진 (?) 식도 SET의 경우 EUS-FNA가 치료의 결정적인 단서를 제공할 것 같지는 않습니다. 무리해서 시도해 볼 필요는 없을 것 같습니다. 저 같으면 먼저 chest CT를 찍어보겠습니다.
저도 식도 SET를 몇 번 수술보낸 적이 있기는 합니다. 그러나 대부분 leiomyoma로 결론지어졌습니다. 2009년 3월 27일 EndoTODAY(암호: smcgi)를 아래에 소개합니다.
40대 남성의 건강검진에서 식도의 SMT가 발견되어 CT를 찍어서 supraaortic area에 longest diameter 42 mm 크기의 ribbon shape의 homogeneous한 low-attenuation mass가 발견되어 의뢰되었습니다. EUS에서도 아마도 proper muscle layer와 연결되어있는 비교적 homogeneous low echoic mass로 관찰되었습니다. Leiomyoma가 의심되었습니다. 별다른 증상은 없었습니다. 이런 상황에서 여러분은 어떻게 추천을 하시겠습니까?
저는 (1) 다른 질환이 없는 40대 남성이라는 점, (2) 통상적인 leiomyoma보다는 크다는 점, (3) 환자가 매우 불안해한다는 점, (4) VATS라는 시술이 적용될 수 있다는 점을 고려하여 수술을 추천하였습니다. 수술(video-assisted thoracotomy's mass enucleation) 후 최종결과도 leiomyoma였습니다. 식도의 무증상 SMT는 대부분 경과관찰하고 있습니다만 간혹 수술을 시행하는 예가 있습니다. 이 부분에 대한 guideline이 필요할 것이라 생각됩니다.
식도 schwannoma도 한번 경험한 바 있습니다. 2008년 8월 8일 EndoTODAY(암호: smcgi)를 아래에 소개합니다.
30대 남자환자로 2주전부터 연하곤란, 이물감으로 내시경을 시행하여 식도 종괴가 발견되었고 chest X-ray에서 mediastinal mass로 관찰되었습니다. VATS로 mass enucleation을 시행하였고 조직검사에서 Schwannoma, 5 x 3.5 cm, mitosis: up to 2/10 HPF, no necrosis의 소견이었습니다. 참고문헌을 인용해 보겠습니다.
식도의 신경초종은 미주신경에서 발생한 경우와, 식도점막하의 신경총에서 발생한 경우로 분류될 수 있으며 전자의 경우, 미주신경에서 발생하여 식도벽으로 확장되는 양상을 보이며, 후자의 경우는 대개 식도점막하의 신경총에서 유래하여, 식도 근육층 내의 종양으로 나타난다. 식도에 발생하는 신경초종은 식도 조영술에서 부드러운 폴립같은 충만 결손을 보이며 식도 내시경에서는 돌출형 점막하 종양으로 보인다. 그러나 이것은 다른 식도 점막하 종양과 구별을 할 수 있는 특별한 소견이 아니므로수술 전에는 식도 평활근종이나 낭종, 또는 지방종 등으로 진단되는 경우가 대부분이다. 진단에 있어서 종양의 형태를 쉽고 정확하게 측정할 수 있는 방법은 내시경 초음파이며, 흉부 전산화 단층촬영을 함께 이용하면 수술에 대한 정보를 더 얻을 수 있다. 일반적으로 방사선학적소견에 의해 낭종이나 지방종과의 구분은 쉽게 이루어질수 있다. 신경초종은 내시경적 초음파상 경계가 분명하고 저에코소견을 보이며, 고유 근육층에서 발생하여 점막 하에 위치하고, 흉부 전산화 단층 촬영상 연부조직종양의 형태로 보이며, 조영증강이 잘되지 않는다. [대흉외지 2005;38:589-593]
식도 GIST도 몇 증례 소개합니다.
[Home]