 EndoTODAY 내시경 교실
EndoTODAY 내시경 교실
Beginner | ESA | Schedule | OPD
Seminars | Atlas | Recent | Links
지난 2년간 대한상부위장관헬리코박터학회 학술위원장으로 일해왔습니다. 제가 준비했던 마지막 학술대회가 12월 5일부터 6일까지 여의도 콘래드 호텔에서 열렸습니다. 시원섭섭했습니다. 앞으로 2년간은 전산위원장으로 일할 예정입니다.
 1. Hands on course on Stretta procedure for GERD (아산병원 정훈용)
1. Hands on course on Stretta procedure for GERD (아산병원 정훈용)
1) 최근 우리나라 식약청에서 신의료로 승인되었습니다. 인정비급여로 시행할 수 있다는 의미입니다. 그런데 문제는 너무 비싸다는 것 같습니다.
2) 적응증: PPI를 유지할 수 없는 GERD 환자
a) Non-responder to PPIs: non-acid reflux, poor responder despite high dose PPIs, GERD with LPR, extraesophagal symptoms
b) Intolerant to PPIs: severe adverse reaction to PPIs
c) Refractory GERD: recurrent disease after quitting PPIs
d) Candidate to surgery
3) 금기증
a) age < 18 years
b) pregnant women
c) patients without diagnosis og GERD
d) large hiatal hernia more than 3 cm
e) achalasia or incomplete LES relaxation
f) poor surgical candidate
4) 안전성: 2004년까지 많은 시술예가 있으나 식도천공 합병증으로 중단되었음 (1명 사망). 이후 회사가 바뀌고 electronic delivery를 조금 약하게 하는 등 변화를 줌으로써 현재는 훨씬 안전해짐.
5) 효과: 절반 정도는 약 없이 지낼 수 있음.
6) 기전: 6 level에 radiofrequency를 가하여 coagulation이나 necrosis가 아닌 hypertrophy가 유도됨.
7) 시술 tip
a) 침을 줄이기 위하여 atropine 투여
b) propofol을 이용한 진정
c) 내시경으로 위치를 확인하고 기계에 몇 cm인지를 입력.
문제점: 가장 큰 문제는 고비용입니다. 아직 가격이 결정되지 않았지만 미국에서의 가격을 고려하면 기계 자체가 약 1억 5천, 1회용 카테터가 약 300만원 정도일 것 같다는 설명이 있었습니다. 시술비는 적어도 400만원은 되어야 할 듯 합니다. 너무 비싸다고 할 수 있습니다. 효과가 100%도 아닌데...
1) Characteristics of Barrett esophagus and Barrett's adenocarcinoma (가톨릭대학교 조유경)
이형성이 없는 바렛식도의 0.1-0.3%만이 식도 선암으로 진행합니다. 예상보다 낮습니다. 고도 이형성 바렛식도 환자의 4-8%가 식도 선암으로 진행합니다.
바렛식도가 과다진단되면서 파생될 수 있는 비용부담과 환자의 혼선을 고려한다면 국내에서는 우선 바렛식도와 이형성에 대한 조사와 유병률에 대한 대규모 연구가 선행되어야 할 것입니다.
2) Pathology of Barrett esophagus (아산병원 병리과 박영수)
Mucinous metaplasia와 Goblet cell metaplasia는 서로 다른 것이다.
Crypt dysplasia = basal gland dysplasia
Non-adenomatous dysplasia = foveolar type dysplasia = gastric type dysplasia
3) Strategies to prevent the progression of Barrett esophagus? (건양대학교 송경호)
어릴 때 GERD 증상이 시작한 사람에서 바렛식도나 바렛식도암의 유병률이 높았습니다.
저는 아래와 같은 코멘트를 했습니다.
"조유경 선생님께서 언급하신 데이타에 대하여 부연 설명을 드리고자 합니다. 저희가 장분절 바렛식도에서 조직검사 갯수에 대하여 2008년에 조사하여 2009년에 발표한 바 있습니다. 당시 '몇개를 하려고 하십니까'라고 질문하였고 씨애틀 프로토콜에 따라 하겠다는 답변이 30%였습니다. 그런데 그렇게 대답하신 분들은 대부분 한번도 장분절바렛식도를 본 적이 없다고 말씀하셨습니다. 실제로 씨애틀 프로토콜에 따라 조직검사를 한다는 분은 거의 없었던 것 기억입니다."
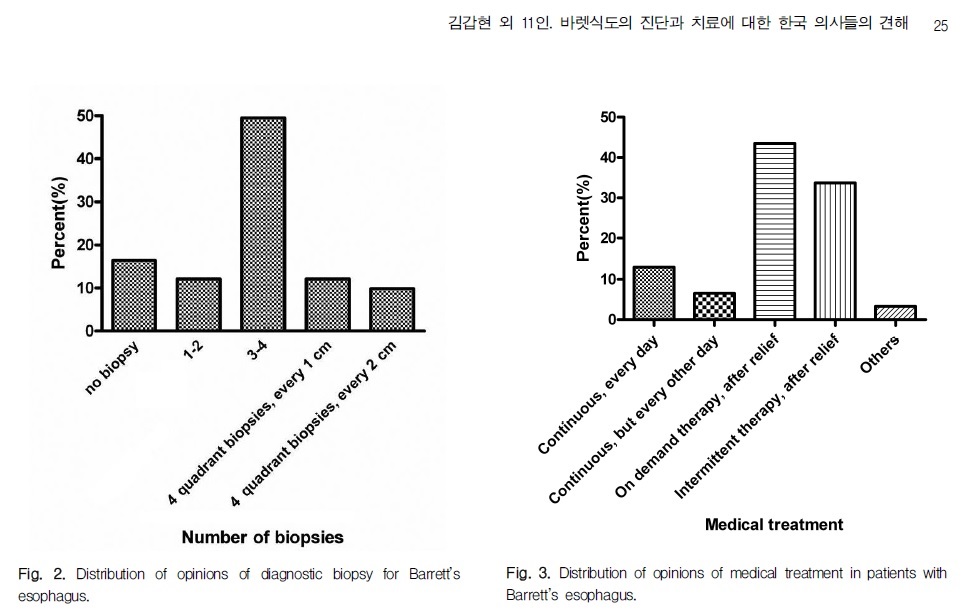
바렛식도의 진단과 치료에 대한 한국 의사들의 견해 (대한소화관운동학회지 2009;15:23-30)
좌중의 코멘트 중 아래와 같은 내용이 있었습니다.
최근 우리나라에서 매년 320 만명이 400만번의 내시경을 받고 있으며 (심평원을 청구되는 것), 이와 별도로 국가암검진 프로그램에서 200만건의 상부내시경 검사가 이루어지고 있다고 합니다.
각급 병원에서 자기 돈 내고 하는 건진은 이 자료에 포함되지 않으므로 최소한 1년에 600만건 - 650만건 이상의 상부내시경이 이루어지는 셈입니다. 참 많습니다.
 3. The role of POEM (아산병원 정훈용)
3. The role of POEM (아산병원 정훈용)
중국의 PH. Zhou 박사는 2000개 이상을, 인도의 A. Maydeo 선생님은 600개 이상을 경험했다고 합니다. 정훈용 선생님은 Learning curve가 20개 정도는 되는 것 같다고 하십니다.
Classic achalasia이고 식도 체부에 이상이 없으면 짧게 잘라도 되지만 식도 체부에 spasm이 있으면 그보다 상부에서부터 LES 하방까지 길게 잘라주어야 합니다.
Inoue 는 TT knife로 우상방에서 좌하방으로 2시 방향으로 자르는 것을 좋아하는데, 정훈용 선생님은 hook knife를 이용하여 아래에서 위로 자르는 방법을 선호한다고 합니다.
POEM 후 증상은 현저히 좋아지지만 esophagography의 delayed emptying, manometry의 이상소견 등은 크게 좋아지지 않는 경우가 많다고 합니다. Subjective한 성적과 objective한 성적의 차이가 가능하니 주관적인 증상개선을 중요시해야 한다고 생각됩니다.
Achalasia인데 POEM이 어려웠던 환자가 최종적으로 tracheobronchial remnant로 진단된 소아환자를 소개하여 주셨습니다. Congenital anomaly의 하나였고 segmental resection으로 잘 치료되었다고 합니다.
강사의 말씀 중 아래와 같은 언급이 가장 인상적이었습니다.
"1995년 조기위암 내시경치료를 처음 시작한 후 환자가 좋아하는 정도에 비하여 achalasia 환자가 POEM 후 좋아하는 정도가 100배는 됩니다. 환자 입장에서 한번 치료 후 삶의 질이 가장 좋아지는 시술이 POEM입니다. 환자들이 매우 좋아합니다."
 4. 내과외과 공동 심포지엄: Updates on SMT (박정호, 김종원, 박종재, 김민찬)
4. 내과외과 공동 심포지엄: Updates on SMT (박정호, 김종원, 박종재, 김민찬)
1) 박정호 교수님 (성균관대학교 강북삼성병원 내과)
EUS 만으로 수술을 결정하면 간혹 수술 후 ectopic pancreas나 다른 양성질환이 나와 수술이 불필요하지 않았나 생각회는 경우가 발생합니다. 여러 방법으로 수술 결정 전에 조직을 얻으면 불필요한 수술을 피할 수 있습니다.
박정호 교수님의 결론을 옮깁니다.
a. 확실히 정해진 SMT 조직검사의 기준은 없으나, 2 cm 이상의 SMT, EUS상 GIST 의심되는 경우, 그리고 EUS 검사에서 악성변화를 시사하는 소견이 있는 경우에 조직검사를 고려해 볼 수 있겠다.
b. EUS-FNA & TCB는 SMT 조직검사의 gold standard로 우수한 진단유용성을 보이고 있으나 기술적 한계 역시 갖고 있다.
c. 최근 소개된 치료내시경적 기술을 응용한 조직검사 방법은 EUS-guided biopsy의 단점을 보완할 수 있는 방법으로 기대할 수 있겠다.
2) 김종원 (연세대학교 강남세브란스 외과)
2010년 NCCN 가이드라인에서는 5cm 이하에서 laparoscopic resection, 그 이상에서는 몇 가지 를 주의하면서 laparoscopy-assist technique를 사용할 수 있다고 언급되어 있습니다. 즉 large size 자체가 contraindication은 아니며, oncologic principle을 잘 지키는 것이 중요합니다. 위치와 모양에 따라 술기는 조금 달라집니다.
김종원 선생님은 "Be Creative!"라는 말로 강의를 마쳤습니다.
3) 박종재 (고려대학교 구로뱡원 내과)
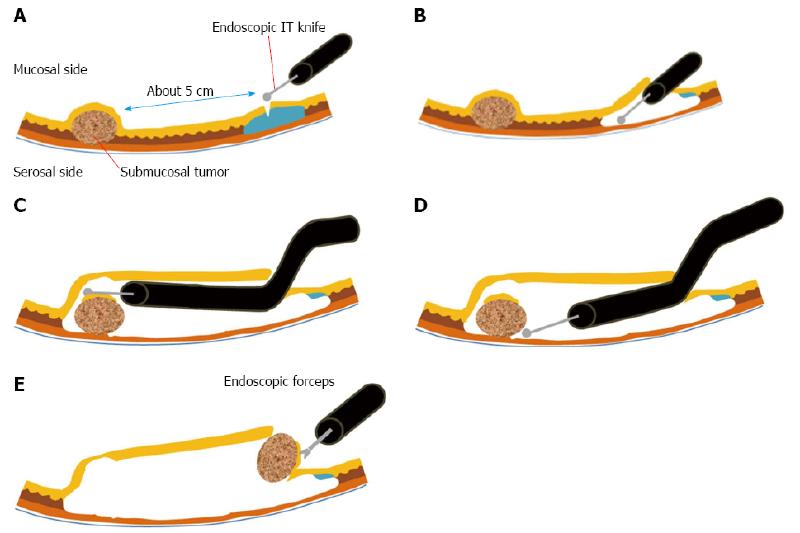
World J Gastroenterol에서 가져온 자료 화면
2-4cm까지 submucosal tunneling and endoscopic resection (STER)이나 수술로 절제할 수 있다는 editorial을 소개해 주셨습니다.
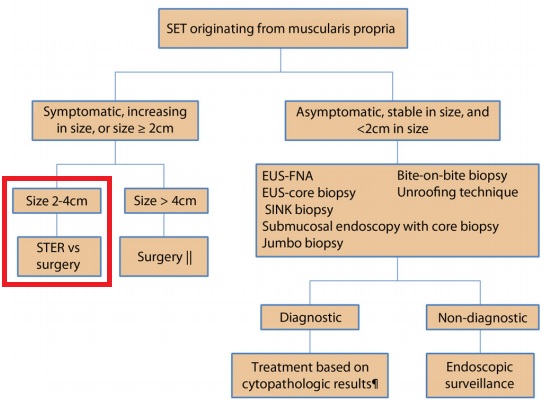
Gastrointest Endosc 2013;77:146-148
4) 김민찬 (동아대학교 외과) - GIST 수술적 치료 후 장기 성적
수술하는 GIST의 크기가 점차 작아지는 경향입니다. 내과에서 조기진단을 많이 하기 때문으로 생각됩니다.
Mean age of the patients was 58.6 year. Twenty nine patients (2.9%) had distant metastasis preoperatively. Almost half patients had symptoms, such as abdominal pain (37%), dyspepsia (31%), melena (18%), and palpable mass (5%). The most common NIH risk was low risk (36.4%), even though the number of patient with > 10cm was 127 (12.5%). Median tumor size was 4.0cm. Laparoscopic surgery was performed in 370 patients (36.4%) and complete resection (R0 resection) was done in 980 patients (96.5%). In only 17 patients (1.7%), intraoperative tumor rupture occurred. Eighty three patients (8.2%) had postoperative complication and two patients (0.2%) were died within 30 days after surgery. According to NIH classification, 5 year recurrence free survival rates were 98-99% in very low or low risk, 96.3% in intermediate risk and 73.2% in high risk. Moreover, according to 7th UICC/AJCC TNM system, 5 year recurrence free survival rates were 97-99% in stage I, 94.63% in stage II, 73.6% in stage IIIa, 47.9% in stage IIIb and 48.8% in stage IV. Overall recurrence rate was 9.1%. Ninety six recurrences in 84 patients occurred in 41 liver, 27 peritoneum, 3 bone, one axilla and 3 undefined sites. The independent factors of recurrence following surgical treatment for resectable gastric GIST were gender, tumor size and mitotic count on multivariate analysis.
© 일원내시경교실 바른내시경연구소 이준행