 EndoTODAY ГЛНУАц БГНЧ
EndoTODAY ГЛНУАц БГНЧ
Beginner | ESA | Schedule | OPD
Seminars | Atlas | Recent | Links
 [РЇОЯРЛ ГѕФЁСі ОЪДТ ГЛНУАц. Endoscopy for gastric cancer] - №ћ
[РЇОЯРЛ ГѕФЁСі ОЪДТ ГЛНУАц. Endoscopy for gastric cancer] - №ћ
1. УцКаЧб АЫЛч НУАЃ : minimum 5Ка
2. ШЏРкАЁ ЦэОШЧб ЛѓХТПЁМ АќТћЧбДй (РЧНФЧЯ СјСЄ ГЛНУАцРЧ РћР§Чб РЬПы)
3. ИЭСЁОјРЬ АќТћЧЯАэ Borrmann IVЧќПЁ РЏРЧЧбДй.
4. РЇОЯРЧ АэРЇЧшБКПЁМ КИДй СжРЧ БэАд АќТћЧЯСіИИ РўРК ШЏРкЕЕ ЙЋНУЧЯСі ОЪДТДй
5. КДКЏ ЙпАпНУ УЙ СјДмАњ УпРћАЫЛчНУ ЙнЕхНУ СЖСїАЫЛчИІ НУЧрЧбДй
6. СЖСїАЫЛч ШФ КДКЏРЧ РЇФЁИІ ИэШЎШї БтЗЯЧи ЕаДй
7. СЖСїАЫЛчРЧ АсАњ ЧиМЎПЁ СжРЧЧбДй
8. КДКЏРЬ ПЉЗЏ АГРЯ АЁДЩМКРЛ РиСі ИЛРк
10. БтХИ СжРЧ ЛчЧз
11. FAQ
12. References
 1. УцКаЧб АЫЛч НУАЃ (minimum 5Ка)
1. УцКаЧб АЫЛч НУАЃ (minimum 5Ка)
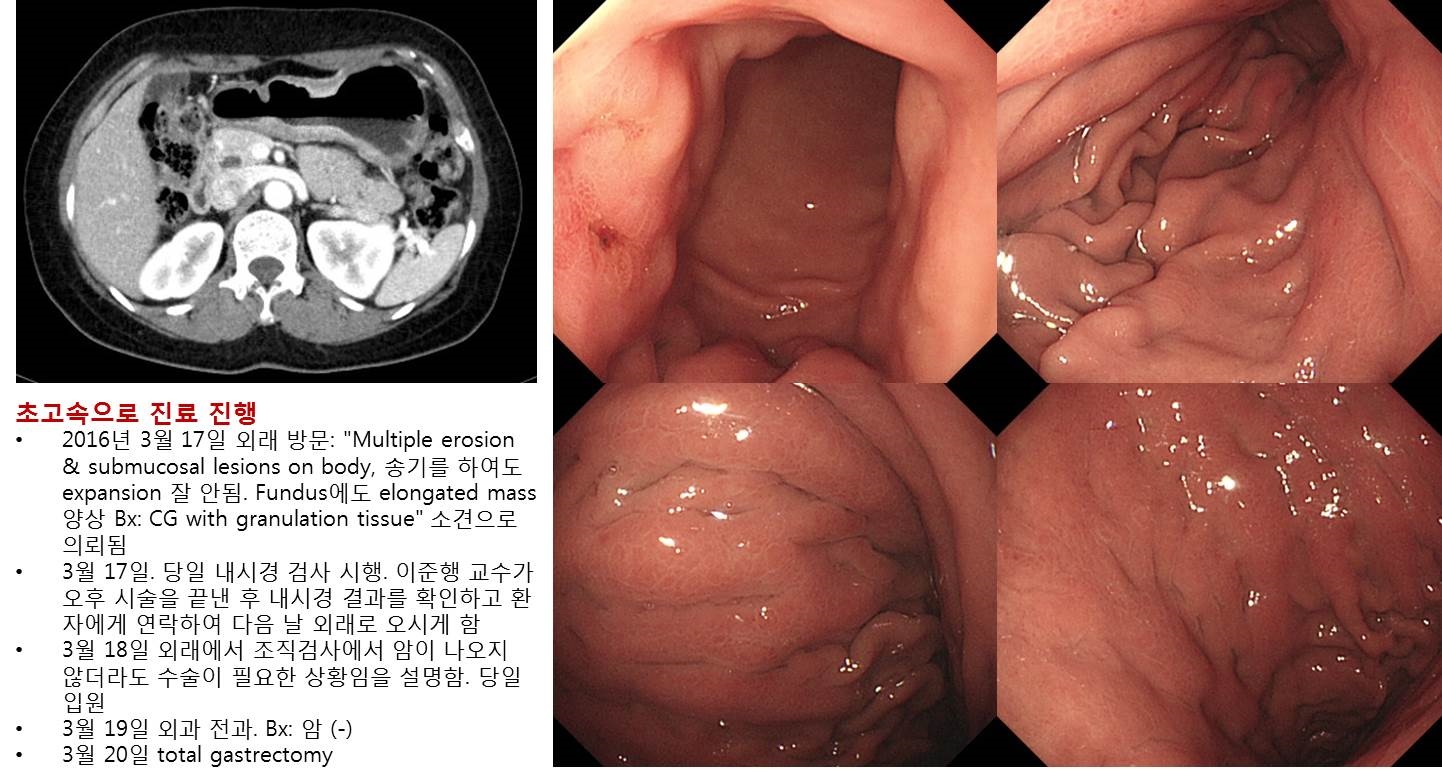
ССРК РЇГЛНУАц АЫЛчРЧ single most important factorАЁ ЙЋОљРЯБюПф? РњДТ АЫЛчНУАЃРЬЖѓАэ Л§АЂЧеДЯДй. РЇГЛНУАц АЫЛч НУАЃРК УжМвЧб 5КаРдДЯДй. УжМвЧбРЬЖѓАэ ИЛЧб АЭРК screening endoscopyРЧ settingПЁМ 5КаРЬЖѓДТ ИЛОИРдДЯДй. СѕЛѓРЬ РжОю НУЧрЧЯДТ АЫЛчПЁМДТ РЬКИДй СЖБн Дѕ Бф АќТћРЬ ЧЪПфЧеДЯДй.
ОЦЙЋИЎ ГЛНУАц РќЙЎАЁЖѓЕЕ АЫЛч МгЕЕАЁ ЛЁЖѓСіИщ ГѕФЁАд ЕЧОю РжНРДЯДй. ПЙПмДТ....... ОјНРДЯДй. КќИЅ ГЛНУАцКИДй ЙйИЅ ГЛНУАцРЛ ЧеНУДй. ОчНЩРЛ СіХЕНУДй.
ИЖСіИЗ ГЛНУАц АЫЛч: 6АГПљ Рќ → МіМњРЛ ЧЯПДАэ РЬЙЬ КЙИЗ РќРЬАЁ РжОюМ O & C.
Multiple spine metastasisЗЮ РЧЗкЕЧОю primary site workupРЛ СјЧрЧЯПДАэ РЇОЯРЬ ЙпАпЕЧОњРН. ИЖСіИЗ ГЛНУАцРК 4АГПљ Рќ.
2014Гт ШЏРкРдДЯДй. БзЖЇБюСіИИ ЧиЕЕ ГЛНУАцРЛ ЛЁИЎ ЧЯДТ РЧЛчЕщРЬ ИЙОвНРДЯДй. БзЗЏГЊ ЧіРчДТ 'РЇГЛНУАц АЫЛч НУАЃРК УжМвЧб 5Ка'РЬ АХРЧ standardАЁ ЕЧОњНРДЯДй. (РњИИРЧ ТјАЂРЯБюПф?)
ГЛНУАц АЫЛч НУАЃРЬ ТЊОвДј НУР§ПЁДТ ОШХИБюПю ЛчПЌРЬ ИЙОвНРДЯДй. 2013Гт ШЏРкРЮЕЅ 50Ды ГВМКРЬМЬНРДЯДй. КИИИ 4Чќ СјЧрМК РЇОЯРЬАэ РЬЙЬ КЙМіБюСі ЙпЛ§ЕШ ЛѓШВРЬОњАэ palliative chemotherapyЙлПЁ Чв Мі ОјОњНРДЯДй. БзЗБЕЅ, ШЏРкДТ 8АГПљ РќПЁ ГЛНУАц АЫЛчИІ ЙоРИМЬДйАэ ЧЯМЬНРДЯДй. Бз ЖЇ ЛчСјРЛ ЛьЦьКИДЯ... ОЦЛдЛч... РЇГЛНУАц АЫЛч НУАЃРЬ 2КаЕЕ ЕЧСі ОЪОвНРДЯДй. ЛчСјРК 23Рх РжОњСіИИ РЇУМЧЯКЮРЧ СжИЇРЬ Рп ГЊПРЕЕЗЯ АјБтИІ УцКаШї ГжРК ЛѓХТРЧ ЛчСјРК ОјОњНРДЯДй. БзГЊИЖ РЇ СжИЇРЬ ТяШљ Ию РхРЧ ЛчСјРЛ ШФЧтРћРИЗЮ ЛьЦьКИОвДТЕЅ... СЄЛѓРК ОЦДЯОњНРДЯДй. АцЧшИЙРК РЧЛчАЁ УЕУЕШї АЫЛчЧЯПДДйИщ УцКаШї СјДмЧв Мі РжДТ ЛѓШВРЬОњДйАэ УпСЄЕЧОњНРДЯДй.
БзЗИНРДЯДй. 2КаТЅИЎ АЫЛчЖѓИщ... Бз ИЙРК СњСіЧЅАЁ Дй МвПыОјДТ РЯРдДЯДй. ЛчСј ИЙРЬ ТяДТДйАэ АЫЛч Рп Чб АЭ ОЦДеДЯДй. УЕУЕШї РкММШї КИДТ АЭРЬ ССРК АЫЛчРдДЯДй. 'РЇГЛНУАц АЫЛчДТ УжМвЧб 5Ка'РЬЖѓДТ РЬ ДмМјЧб ПјФЂРЛ ВР СіХАЕЕЗЯ ЧеНУДй.
ПфОрЧеДЯДй. КќИЅ АЫЛчДТ ШФСј АЫЛчРдДЯДй. 'КќИЅ ГЛНУАцКИДй ЙйИЅ ГЛНУАц'РЛ РЇЧи ГыЗТЧеНУДй.
* ТќАэ: EndoTODAY РЇГЛНУАц СњСіЧЅ
[2021-3-30] fast hand?
ОѓИЖ Рќ ОюЖВ СњЙЎРЛ ЙоАэ ОюРЬАЁ ОјОюМ 5Ка АЫЛчНУАЃРЛ АСЖЧЯДТ ДфКЏРЛ ЧпНРДЯДй.
ЙшПя ЖЇКЮХЭ СІДыЗЮ ЙшПьАэ, ЙйИЃАд ГЛНУАц Чв Мі РжДТ СІДыЗЮ ЕШ ШЏАцРЛ ИИЕщАэ, СІДыЗЮ ЧЯАэ РжДТСі monitoring ЧЯДТ АЭ... РЬ И№Еч АЭРЬ ЧЪПфЧеДЯДй. ОШХИБѕНРДЯДй. РњМіАЁ ШЏАцРЬ СіАуНРДЯДй.
 2. ШЏРкАЁ ЦэОШЧб ЛѓХТПЁМ АќТћЧбДй (РЧНФЧЯ СјСЄ ГЛНУАцРЧ РћР§Чб РЬПы)
2. ШЏРкАЁ ЦэОШЧб ЛѓХТПЁМ АќТћЧбДй (РЧНФЧЯ СјСЄ ГЛНУАцРЧ РћР§Чб РЬПы)
ГЛНУАцАЫЛчДТ ШЏРкПЁАд ЛѓДчЧб КвОШАЈАњ КвЦэРЛ УЪЗЁЧЯДТ АЫЛчРЬИч АЫЛч ЕЕСпПЁ ШЏРкРЧ РћР§Чб ЧљСЖАЁ РЬЗчОюСіСі ОЪРИИщ ИИСЗЧвИИЧб АсАњИІ ОђРЛ Мі ОјДй. СѕЛѓРЬ РжДТ ШЏРкПЁМ ГЛНУАцАЫЛчДТ УпРћАЫЛчАЁ ЧЪПфЧб АцПьАЁ ИЙРИИч, СѕЛѓРЬ ОјДТ РЯЙнРЮПЁМЕЕ РЇОЯРЧ СЖБтЙпАпРЛ РЇЧЯПЉ СЄБтРћРЮ ГЛНУАцАЫЛчАЁ УпУЕЕЧАэ РжРИЙЧЗЮ ГЛНУАц МіАЫРкРЧ АэХыРЛ УжМвШЧЯБтРЇЧб РкММДТ ИХПь СпПфЧЯДй. ГЛНУАцАЫЛчИІ УГРН ЙоДТ ШЏРкАЁ АЫЛчИІ ХыЧЯПЉ НЩЧб КвЦэАЈ Йз АэХыРЛ ДРГЄ ШФ ДйНУДТ ГЛНУАц АЫЛчИІ ЙоСі ОЪАкДйАэ ДйСќРЛ ЧЯПДДйДТ ИЛРЛ ЕщРЛ Мі РжДй. РЬЗЏЧб АцПьДТ РЇОЯ ЙпЛ§ЗќРЬ ИХПь ГєОЦМ СЄБтРћРЮ ГЛНУАцАЫЛчИІ БЧЧЯАэ РжДТ БЙГЛРЧ ЧіНЧПЁМ ЦЧДмЧв ЖЇ ШЏРкПЁАд ХЋ МеНЧРЛ ГЂФЃ АЭРЬГЊ ДйИЇРЬ ОјДТ РЯРЬДй.
ШЏРкРЧ КвЦэАЈРЛ УжМвШЧЯИщМ УцКаШї АЫЛчИІ ЧЯБт РЇЧиМДТ (1) ШЏРкРЧ РгЛѓЛѓРЛ СЄШЎШї ЦФОЧЧЯПЉ ГЛНУАц АЫЛчИІ ЙоДТ РЬРЏПЭ ИёРћРЛ СЄШЎШї ЦФОЧЧЯАэ, (2) АЫЛчРќПЁ ШЏРкПЁАд УцКаШї МГИэЧЯАэ ОШСЄАЈРЛ АЁСњ Мі РжЕЕЗЯ ЙшЗСЧЯИч, (3) ГЛНУАц АЫЛчРЧ БтКЛМіБтИІ УцКаШї РЭШїЗСДТ ГыЗТРЬ ЧЪПфЧЯДй. БзИЎАэ ЧЪПфПЁ ЕћЖѓМ РћР§Чб РќУГФЁ ОрЙАРЛ ЛчПыЧЯДТ АЭРЬ СпПфЧЯДй.
ГЛНУАц АЫЛчПЁМ СјСЄСІ ЛчПыРЧ ИёЧЅЗЮ ЧЯАэ РжДТ "РЧНФРЬ РжДТ СјСЄЛѓХТ(conscious sedation)"ДТ ГЛНУАц ЕюРЧ НУМњРЛ ЙоДТ ШЏРкАЁ РћР§ЧЯАд МјШЏ-ШЃШэАшИІ РЏСіЧЯАэ, ДыШГЊ СЂУЫПЁ РЧЧб РкБиПЁ ЙнРРРЛ Чв Мі РжДТ АцЧб СјСЄЛѓХТЗЮ СЄРЧЕЧАэ РжДй. БзЗЏГЊ ПьИЎ ГЊЖѓПЁМДТ РЧЗсСјРЬГЊ ШЏРкАЁ НБАд РЬЧиЧв Мі РжДТ РћЧеЧб ПыОюАЁ ОјОю ШчШї МіИщГЛНУАцРИЗЮ КвИЎАэ РжРИГЊ УжБйПЁДТ РЧНФЧЯ СјСЄ ГЛНУАцРИЗЮ ПыОюАЁ ХыРЯЕЧАэ РжДй.
БзЗИСіИИ ГЛНУАц АЫЛч ЕЕСпПЁ СјСЄСІИІ ХѕПЉЧЯДТ АЭРК ШЏРкАЁ РсПЁ ЕщАд ЧЯБт РЇЧдРЬ ОЦДЯАэ, МіИщКИДйДТ ШЮОР ОшРК СЄЕЕРЧ СјСЄЛѓХТИІ ИИЕщОю ШЏРкАЁ КИДй ЦэЧЯАд АЫЛчИІ ЙоАд ЧЯДТ АЭРЬ ИёЧЅРЬДй. СЄШЎЧЯСі ОЪРК РЬИЇПЁМ НУРлЕШ ШЏРкЕщРЧ РпИјЕШ РЬЧиПЁ ЕћЖѓ БЙГЛРЧ РЧЗсБтАќПЁМДТ СјСЄСІАЁ МБИПЁМ БЧАэЕЧАэ РжДТ ПыЗЎКИДй ИЙРЬ ЛчПыЕЧДТ АцЧтРЬ РжРИИч, РЬЗЮ РЮЧЯПЉ ПРШїЗС РћР§Чб АЫЛчИІ НУЧрЧЯСі ИјЧЯДТ ПЙАЁ ЙпЛ§ЕЧБтЕЕ ЧбДй. ЖЧЧб ЕхЙААд РЧНФЧЯ СјСЄ ГЛНУАц ЕЕСпПЁ ШЃШэСЄСіПЭ ААРК КЮРлПыРЬ ЙпЛ§ЕЧБтЕЕ ЧЯДТЕЅ РЬЗЏЧб КЮРлПы ЙпЛ§РЛ СйРЬБт РЇЧЯПЉ УцКаЧб monitoringРЛ ЧЯАэ КёЛѓРЧ АцПьПЁ ДыУГЧв Мі РжДТ СиКёИІ Чи ЕЮДТ АЭРЬ ССДй. ГЛНУАц АЫЛч ЕПОШ КИДй РћБиРћРИЗЮ СЄШЎЧб ЙцЙ§ПЁ ЕћЖѓ СјСЄСІИІ ЛчПыЧдРИЗЮНс ШЏРкРЧ АэХыРЛ УжМвШЧЯЗСДТ ГыЗТРЬ ЧЪПфЧЯДйАэ Л§АЂЕШДй.
 3. ИЭСЁОјРЬ АќТћЧЯАэ Borrmann IVЧќПЁ РЏРЧЧбДй.
3. ИЭСЁОјРЬ АќТћЧЯАэ Borrmann IVЧќПЁ РЏРЧЧбДй.
РЯЙнРћРИЗЮ КаЙЎКЮПЭ РЇРњКЮ, РќСЄКЮПЭ РЇАЂРЧ МвИИАњ ШФКЎ, РЇУМКЮРЧ ШФКЎ ЕюРК СїНУЧќГЛНУАцРИЗЮ НБАд АќТћЧЯБт ОюЗСПю ИЭСЁРИЗЮ КвИЎАэ РжДй.
1Гт РЬГЛРЧ ГЛНУАц АЫЛчПЁМ РЇОЯРЛ РЧНЩФЁ ИјЧпРИГЊ ДйНУ НУЧрЧб ГЛНУАцАЫЛчПЁМ СјЧрМК РЇОЯРИЗЮ СјДмЕШ ПЙИІ КаМЎЧб ПЌБИПЁМ ДыКЮКаРЧ ПјРЮРК КДКЏРЬ ГЛНУАцАЫЛчРЧ ИЭСЁПЁ РЇФЁЧЯАХГЊ Borrmann type IVРЧ ЧќХТЧаРћРЮ ЦЏМКРЛ АЁСіАэ РжОњДйДТ КИАэАЁ РжДй. РњРкРЧ АцЧшРИЗЮЕЕ ЦЏШї РЇУМЛѓКЮ ШФКЎПЁМ РЇРњКЮЗЮ ГбОюАЁДТ КЮРЇРЧ КДКЏРЛ ГЛНУАцРћРИЗЮ ЙпАпЧЯБтАЁ ОюЗСПю АцПьАЁ ИЙОвДй.
РЇУМКЮ ДыИИЕЕ АјБтИІ УцКаШї ГжСі ОЪРИИщ СжИЇ ЛчРЬРЧ СЁИЗРЛ СЄШЎШї АќТћЧЯБтАЁ ОюЗСПю АцПьАЁ РжРИИч РЇРњКЮЕЕ suctionРИЗЮ СЁОзШЃ(mucus lake)ИІ УцКаШї СІАХЧи СжСі ОЪРИИщ РлРК КДМвИІ ГѕФЁБт НБДй. ЦЏШї СЖНЩЧиОп Чв АЭРК КаЙЎКЮГЊ РЇУМЛѓКЮ МвИИКЮРЧ РЯКЮДТ ЙнРќ(retroflection)РЛ ЧЯПДРЛ ЖЇ ГЛНУАцЛ№РдКЮ РкУМПЁ РЧЧЯПЉ КДКЏРЬ АЁЗССњ Мі РжДйДТ СЁРЮЕЅ, РЬИІ ЧЧЧЯБт РЇЧЯПЉ U-turnРЬГЊ J-turnРЛ ЧЯПДРЛ ЖЇ ГЛНУАцРЛ СЖБнОП КёЦВАэ ШИРќРЛ Чи СжОюМ ГЛНУАц РкУМПЁ РЧЧб ИЭСЁРЛ ОјОжСжОюОп ЧбДй. РќСЄКЮДТ ГЛНУАцРИЗЮ НБАд АќТћЧв Мі РжДйДТ РЯЙнРћРЮ АпЧиПЭ ДоИЎ РќСЄКЮ МвИИКЮДТ АЫЛчАЁ ИХПь ОюЗСПю АцПьАЁ РжДй. СїНУЛѓХТПЁМДТ ГЛНУАцАњ АХРЧ ЦђЧрЧЯАд КёНКЕыЧЯПЉ КДКЏРЬ КИРЬСі ОЪДйАЁ angulationРЛ СжИщ РЇКЎАњ ГЛНУАцРЧ РћДчЧб АХИЎАЁ РЏСіЕЧСі ОЪДТ АцПьАЁ ИЙБт ЖЇЙЎРЬДй.
АњЕЕЧб АјБтДТ ШЏРкИІ КвЦэЧЯАд ЧЯАэ АќТћРЛ ОюЗЦАд ЧЯАэ ОшРК КДКЏРЯ АцПь ПфУЖРЛ ОјОж КИРЬСі ОЪРЛ МіЕЕ РжДй. БзЗЏГЊ ГЪЙЋ РћРК АјБтИІ ГжРИИщ СжИЇ ЛчРЬПЁ МћОюСЎ РжДТ КДКЏРЛ ГѕФЅ МіАЁ РжДй. ЦЏШї ИЙРК МлБтПЁЕЕ КвБИЧЯАэ РЇАЁ УцКаШї ЦиУЂЕЧСі ОЪРИИщ Borrmann type IVРЧ СјЧрМК РЇОЯРЧ АЁДЩМКРЛ АэЗСЧиОп ЧбДй. БзЗЏГЊ АјБтИІ ГЪЙЋ ИЙРЬ ГжРИИщ blechingРЬ ЙпЛ§ЧЯИщМ ПЉЗЏ ЙЎСІАЁ РЯОюГЏ Мі РжДй. АјБтДТ ГЪЙЋ ИЙСіЕЕ ОЪАэ ГЪЙЋ РћСіЕЕ ОЪАд РћДчШї ГжДТ АЭРЬ ПфЗЩРЬДй. ЧіНЧРћРИЗЮДТ ГжОњДй ЛАДйИІ ЙнКЙЧЯДТ Мі ЙлПЁ ОјДй. АшМг АјБтИІ ГжРИИщМ АЫЛчЧЯДТ АЭРК СССі ОЪРК НРАќРЬДй.
ПьИЎГЊЖѓПЁМ cardia ОЯРЬ СѕАЁЧЯАэ РжДй. Cardia ОЯРК СЖБтПЁ ЙпАпЧЯБтАЁ НБСі ОЪДй. ГЛНУАцРЬ РЇПЁ СјРдЧв ДмАшПЁМКЮХЭ cardiaПЁ ОЯРЬ РжРЛ АЁДЩМКРЛ Л§АЂЧЯАэ УтЧїРЬ ЙпЛ§ЧЯСі ОЪЕЕЗЯ СжРЧЧв АЭАњ, РЇУМКЮПЁМ ГЛНУАц ЙнРќНУ РћР§Чб КёЦВИВРЛ ХыЧЯПЉ РЇНФЕЕ СЂЧеКЮ СїЧЯКЮИІ АёАэЗч АќТћЧв ЧЪПфАЁ РжДй.
ИЭСЁОјРЬ ГЛНУАцАЫЛчИІ ЧЯБт РЇЧб ЖЧ ДйИЅ ЙцЙ§РК ЧзЛѓ РЯСЄЧб МјМПЁ ЕћЖѓ АЫЛчИІ СјЧрЧЯАэ АЂ КЮРЇИІ СЄЧиСј ЙцЙ§ПЁ ЕћЖѓ ЛчСјРЛ УдПЕЧЯДТ АЭРЬДй. УжБй РЏЗДМвШБтЧаШИПЁМДТ МвШАќ ГЛНУАцАЫЛчПЁМРЧ quality controlРЛ РЇЧЯПЉ ЛчСјУдПЕЙ§ПЁ ДыЧб СіФЇРЛ ЙпЧЅЧб Йй РжДТЕЅ ПЉБтПЁМ СІНУЕШ ЛѓКЮРЇРхАќ ГЛНУАцАЫЛчРЧ МјМ patternРЛ ЕћИЃДТ АЭЕЕ Чб АЁСі ЙцЙ§РЬДй. ШчШї АЫЛч ЕЕСп Чб АГРЧ КДКЏРЛ ЙпАпЧЯИщ РЬИІ С§СпРћРЛ АќТћЧЯИщМ ДйИЅ КЮРЇРЧ АќТћРЛ МвШІШї ЧЯБт НБДй. СЄЧиСј МјМПЁ ЕћЖѓ И№Еч КЮРЇИІ РкММШї АќТћЧб ШФ РЬЙЬ ЙпАпЕШ КДКЏРЛ КИДй ИщЙаШї АЫХфЧЯДТ РкММАЁ ЙйЖїСїЧЯДй. РЯАпЧЯПЉ КДКЏРЬ ЙпАпЕЧИщ ПьМБ РЬИІ СІПмЧб ДйИЅ КЮРЇПЁ РЬЛѓ МвАпРЬ ОјДТСіИІ ИеРњ АќТћЧб ШФПЁ ДйНУ УГРНПЁ ЙпАпЕШ КДМвИІ УЕУЕШї БзИЎАэ РкММШї АќТћЧЯДТ АЭЕЕ ЧбАЁСі ЙцЙ§РИЗЮ ЧЪРкДТ СжЗЮ РЬЗЏЧб ЙцЙ§ПЁ ЕћИЃАэ РжДй.
ДыКЮКаРЧ ИЭСЁРК ССРК НРАќРИЗЮ УЕУЕШї АќТћЧЯИщ БиКЙ АЁДЩЧЯДй. БзЗЏГЊ РЇУМЧЯКЮ ШФКЎРК РЧЕЕРћРИЗЮ РЯКЮЗЏ УЃОЦАЁ АќТћЧЯСі ОЪРИИщ Бф НУАЃ АЫЛчЗЮЕЕ ЙпАпЧЯСі ИјЧв Мі РжДй. 'РЇУМЧЯКЮ ШФКЎ ШЎРЮ, РЇАЂ ШФКЎ ШЎРЮ'Ањ ААРЬ РЯКЮЗЏ ШЎРЮЧЯДТ ДмАшАЁ ВР ЧЪПфЧЯДй.
ГВРк 56ММ. СТ: 1Гт Рќ (2020Гт) ЛчСјРЛ ШФЧтРћРИЗЮ ЛьЦьКИОвРЛ ЖЇ РЇАЂАњ РЇУМЧЯКЮ ШФКЎРЧ СЁИЗ КвБдФЂ КЮРЇАЁ КИРЮДй. Пь: РЇОЯ СјДм (2021Гт)
ёЇпО: РкПЌНКЗДАд КИИщ ШФКЎРЬ Рп КИРЬСі ОЪДТДй. щгпО: РЇУМСпЧЯКЮ ШФКЎРЛ КИЗСИщ knob downРЬ ЧЪПфЧЯДй. ёЇљЛ: РЇУМЧЯКЮПЭ РЇАЂ ШФКЎ. щгљЛ: РЇАЂ СїЛѓЙц РЇУМЧЯКЮ ШФКЎ retroflection view
РЇАЁ ШФКЎ, ЦЏШї РЇУМЧЯКЮТЪРИЗЮ ОрАЃ ФЁПьФЃ КЮРЇДТ РЏИэЧб blind areaРЬДй. РЬ КЮКаРЛ АќТћЧиОпАкДйДТ ИёРћРЛ АЁСіАэ РЯКЮЗЏ БЛРЬ ШЎРЮЧЯСі ОЪРИИщ ГѕФЅ Мі РжДй. РЯКЮЗЏ БЛРЬ УЃОЦАЁ АќТћЧЯДј Сп ЙпАпЧб РЇАЂАњ РЇУМЧЯКЮПЁ АЩФЃ ШФКЎТЪ СЖБтРЇОЯ.
F/40. АЫЛч Сп belchingРЬ РжРИИщ cardia КДМвДТ НБАд ГѕФЅ Мі РжНРДЯДй. ЦЏШї РўРК ШЏРкПЁМ СжРЧЧиОп ЧеДЯДй. BelchingРИЗЮ РЮЧЯПЉ И№Еч КЮРЇИІ Дй ШЎРЮЧЯСі ИјЧпДй Л§АЂЕЧИщ СЖБн БтДйИБ АЭРЛ БЧЧеДЯДй.
КИИИ 4Чќ СјЧрМК РЇОЯПЁ ДыЧиМДТ ДйРН ЕППЕЛѓРЛ ТќАэЧЯММПф.
 4. РЇОЯРЧ АэРЇЧшБКПЁМ КИДй СжРЧ БэАд АќТћЧЯСіИИ РўРК ШЏРкЕЕ ЙЋНУЧЯСі ОЪДТДй
4. РЇОЯРЧ АэРЇЧшБКПЁМ КИДй СжРЧ БэАд АќТћЧЯСіИИ РўРК ШЏРкЕЕ ЙЋНУЧЯСі ОЪДТДй
ГЛНУАцАЫЛчИІ ЙоДТ И№Еч ШЏРкПЁМ РЇОЯРЬ МћОюРжДйАэ Л§АЂЧЯАэ РкММШї АќТћЧЯДТ РкММАЁ ЧЪПфЧЯСіИИ РЇОЯРЧ АэРЇЧшБКПЁМДТ ДѕПэ СжРЧБэРК АќТћРЬ ЧЪПфЧЯДй. АэЗЩ, РЇОЯРЧ АЁСЗЗТ, ИИМКРЇУрМКРЇПА, ИИМКШЛ§МКРЇПА, МБСОРЬГЊ РЇОЯРЧ ГЛНУАцРћ ЧѲ̜РЧ АњАХЗТ ЕюРЧ РЇЧшРЮРкАЁ РжДТ АцПьАЁ РЬПЁ ЧиДчЧбДй. РўРК ЛчЖїПЁМ ГЛНУАцАЫЛчИІ ЧЯДТ АцПьЖѓ ЧЯДѕЖѓЕЕ РЇОЯРЧ АЁСЗЗТРЬ РжДТ АцПьПЁДТ ДѕПэ СжРЧЧв ЧЪПфАЁ РжДй. УМСпАЈМв, БИХф, ЧїКЏ Ею АцАэСѕЛѓРЬ РжДТ АцПьПЁЕЕ КИДй СжРЧ БэРК АќТћРЬ ЧЪПфЧЯДй.
БзЗЏГЊ РўРК ШЏРк, ЦЏШї ПЉРкЖѓАэ ЧЯПЉ РЇОЯРЧ АЁДЩМКРЛ ГЗАд ЦђАЁЧЯПЉ ГЛНУАцАЫЛчИІ МвШІШї ЧЯДТ АЭРК Р§Ды БнЙАРЬДй. УжБй ПьИЎГЊЖѓПЁМ 30Ды УЪЙн РЬЧЯПЁДТ ГВРкПЁМКИДй ПЉРкПЁМ РЇОЯРЧ ЙпЛ§ЗќРЬ ГєРК АЭРИЗЮ КИАэЕШ Йй РжДй. РЯЙнРћРИЗЮ РЇОЯРК ГВРкПЁМРЧ ЙпЛ§ЗќРЬ ПЉРкКИДй 2Йш СЄЕЕРЬЙЧЗЮ РўРК ПЌЗЩПЁМ РЬПЭ ААРЬ ЙпЛ§ЗќРЬ ПЊРќЕЧДТ АЭРИЗЮ ЁАcross phenomenonЁБРЬЖѓАэ КЮИЃАэ РжДй. ЦЏШї РўРК ПЌЗЩПЁМ ЙпАпЕЧДТ РЇОЯРК Borrmann IVЧќРИЗЮ СЖСїАЫЛчПЁМ СјДмРЬ ОюЗСПю АцПьАЁ ИЙРИИч, ММЦїЧќРК diffuse infiltrative ЧќРИЗЮ СјДмНУ КДБтАЁ ГєАэ ПЙШФАЁ ГЊЛкДй. Cross phenomenonРЛ КИРЬДТ РЬРЏПЁ ДыЧиМДТ ОЦСїБюСі СЄШЎЧб МГИэРЬ ОјДй.
АГРЮРћРЮ АцЧшРИЗЮДТ КёБГРћ РўРК ШЏРкАЁ УГРН РЇОЯРИЗЮ СјДмЕЧДТ НУСЁПЁ malignant ascitesИІ АЁСіАэ РжОњДј АцПьДТ ДыКЮКа ПЉРкПДДй. Malignant ascitesАЁ ОјДѕЖѓАэ poorly differentiated typeРЬГЊ signet ring cell typeРЬИщМ Borrmann type IVИІ КИРЬДТ АцПьДТ КёБГРћ РўРК ЛчЖїПЁМ ИЙОвАэ, ОЦСж РўРК АцПьДТ ДыКЮКа ПЉРкПДДй. АЁСЗЗТРЬ РжДТ АцПьЕЕ РћСі ОЪОвДй. АЧб genetic factorПЁ РЧЧб РЇОЯРК РўРК ПЉРкПЁМ РкСж ЙпЛ§ЧЯАэ, ШЏАцРћ ПфРЮПЁ РЧЧб РЇОЯРК СпГт РЬЛѓРЧ ГВРкПЁМ РкСж ЙпЛ§ЧЯДТ АЭРЬЖѓАэ Л§АЂЧЯПЉЕЕ ХЉАд ЦВИЎСі ОЪДйАэ Л§АЂЕШДй.
Lauren КаЗљЖѓДТ ОЦСж ПРЗЁЕШ РЇОЯРЧ СЖСїЧаРћ КаЗљАЁ РжДй. РЇОЯРЛ ДмМјШї intestinal typeАњ diffuse typeРИЗЮ ГЊДЋ АЭРЮЕЅ, Чб ЕПОШ Рп ЛчПыЕЧСі ОЪДТ Еэ ЧЯДѕДЯ УжБйПЁДТ РЇОЯПЁ АќЧб И№Еч ГэРЧПЁМ КќСіСі ОЪАэ ЕюРхЧЯАэ РжДй. Бз ГЛПыРЛ ПфОрЧЯИщ, intestinal typeРК ШЏАцРЧ ПЕЧтРЛ ИЙРЬ ЙоРИИч, H. pyloriАЈПААњЕЕ АќЗУРЬ РжРИИч, КёБГРћ УЕУЕШї РкЖѓАэ, ФЁЗсПЁ ДыЧб ЙнРРЕЕ ССРК РЇОЯРЬЖѓДТ АЭРЬДй. МОчПЁМ РЇОЯРЬ ЧіРњШї АЈМвЧЯПДДйАэ ЧЯДТЕЅ, ДыКЮКа intestinal typeРЬ АЈМвЧб АсАњРЬДй. ЙнДыЗЮ diffuse typeРК ШЏАцКИДйДТ РЏРќРћРЮ ПЕЧтРЬ ХЉИч (СіБнБюСі ОЫЗССј РЏРЯЧб familial gastric cancerРЧ ПјРЮРЮ E-cadherin mutationРК diffuse typeРЧ РЇОЯРЛ РЯРИХВДй), АЁСЗЗТАњРЧ АќЗУМКЕЕ ГєАэ, ЛЁИЎ РкЖѓАэ ФЁЗсПЁ ДыЧб ЙнРРЕЕ ГЊКќМ ПЙШФАЁ ИХПь КвЗЎЧб РЇОЯРЬДй. ШЏАцРћРЮ ПЕЧтРЬ РћОюМ РќУМ РЇОЯРЬ АЈМвЧЯПЉЕЕ diffuse typeРК РЯСЄЧб ЙпЛ§ЗќРЛ РЏСіЧЯДТ АцЧтРЬ РжРИИч, СіПЊРЬГЊ РЮСОПЁ ЕћИЅ ТїРЬАЁ РћДй. ПЉБтМ ЙЎСІДТ РўРК ЛчЖїПЁМ diffuse typeРЬ ИЙАэ intestinal typeРЬ РћДйДТ АЭРЬДй.
РўРК ЛчЖїРЧ РЇОЯРЬ ГЊЛл ПЙШФИІ КИРЬДТ АЭРК ПЉЗЏ РЬРЏАЁ РжРЛ АЭРЬДй. АЁРх СпПфЧб АЭРК ОеМ О№БоЧб Lauren КаЗљРЧ diffuse typeРЬ ИЙДйДТ СЁРЮЕЅ, РЬ КЮКаРК ОюТП Мі ОјДТ ПфМвАЁ ИЙДй. РЇОЯРЧ natural courseИІ ЙйВм МіДТ ОјДТ АЭРЬБт ЖЇЙЎРЬДй. ЖЧ ДйИЅ РЬРЏДТ ШЏРк РкНХРЬ СѕЛѓРЬ РжДѕЖѓЕЕ ГЊРЬАЁ РўРИЙЧЗЮ ХЋ КДПЁ АЩЗШРИИЎЖѓАэДТ Л§АЂСі ИјЧЯПЉ КДПјРЛ УЃСі ОЪАХГЊ, РкАЁУГЙцПЁ РЧЧб СѕЛѓФЁЗсИИРЛ ЧЯДТ АцПьАЁ ИЙДй. Бз АсАњ КёБГРћ РЯТя ЙпАпЕЧДТ ПЙАЁ ЕхЙААд ЕШДй. КДПјРЛ УЃОЦМ СжФЁРЧПЭ ЛѓДуРЛ ЧЯАэ (СжФЁРЧАЁ ОјДТ ДчПЌЧЯАэ КДПјРЛ Чб ЙјЕЕ УЃРК РћРЬ ОјДТ ЛчЖїЕЕ ЧуДйЧЯДй. УГРНРИЗЮ КДПјРЛ УЃОвДТЕЅ РЇОЯРЬЖѓДТ СјДмРЛ ЙоАэ ФЁЗсЧв Мі ОјДйДТ МГИэРЛ ЕшАд ЕШДйИщ ОѓИЖГЊ КёБиРЯ АЭРЮАЁ.) ГЛНУАц АЫЛчИІ ЙоРК ШФ АсАњИІ ЛѓДуЧЯЗСИщ РћОюЕЕ ЙнГЊР§ ШЄРК ЁАЙнГЊР§ X 2ЁБДТ ЧЪПфЧЯДй. ПьИЎГЊЖѓПЭ ААРЬ АцРяРЬ НЩЧЯАэ АГРЮРћРЮ ЛчСЄПЁ ДыЧб АэЗСАЁ РћРК ЛчШИПЁМ 30ММРЧ РўРК СїПјРЬ МгРЬ КвЦэЧЯДйАэ БйЙЋНУАЃПЁ КДПјРЛ УЃДТ АЭРЛ АіАд КИОЦСй ЛѓЛчАЁ ИЙСі ОЪРК АЭ ААДй.
РЧЛчЕщЕЕ РўРК ЛчЖїРЬ МгРЬ СЖБн КвЦэЧЯДйАэ УЃОЦ ПТ АцПь РЇОЯКЮХЭ РЧНЩЧЯДТ АцПьДТ ШчФЁ ОЪРЛ АЭРЬДй. ГЛНУАцРЬ АЁДЩЧЯСі ОЪРК РЧЗсБтАќПЁМДТ РўРК ШЏРкПЁАд ДйИЅ КДПјПЁ АЁМ ГЛНУАцРЛ ЙоРИЖѓАэ БЧЧЯБтЕЕ НБСі ОЪРЛ АЭРЬДй. ШЄНУ ГЛНУАцРЛ ЙоАд ЕЧДѕЖѓЕЕ ГЛНУАцРЛ НУЧрЧЯДТ РЧЛчРЧ СжЕШ targetРК РЇБЫОчРЬГЊ НЪРЬСіРх БЫОчРЯ АЭРЬИч, РЇОЯРЬ РжРИИЎЖѓАэДТ ЛѓЛѓЕЕ ИјЧЯДТ АцПьАЁ ЧуДйЧв АЭРЬДй. УжБй СїРхПЁМ СЄБтРћРЮ АЧААЫСјРЛ Чи СжДТ АцПьАЁ ИЙРКЕЅ, 2ГтПЁ ЧбЙј ЧЯДТ ГЛНУАц АЫЛчДТ ИХПь ЛЁИЎ РкЖѓДТ diffuse typeРЧ РЇОЯРЛ ФЁЗсАЁ АЁДЩЧб ДмАшПЁМ ЙпАпЧЯДТ УжМБРЧ МіДмРК ОЦДЯДй. СЄБтРћРЮ ГЛНУАц АЫЛчИІ ЙоДѕЖѓЕЕ Бз СпАЃПЁ РЬЛѓЧб СѕЛѓРЬ РжРИИщ, УпАЁЗЮ ГЛНУАц АЫЛчИІ ЙоОЦОпИИ diffuse typeРЧ РЇОЯРЛ СЖБнРЬЖѓЕЕ ЛЁИЎ ЙпАпЧв Мі РжДй. (АэЗЩПЁМ ЙпАпЕЧДТ УЕУЕШї РкЖѓДТ intestinal typeРЧ РЇОЯПЁ ДыЧиМДТ 2ГтПЁ ЧбЙј ЙоДТ ГЛНУАц АЫЛчАЁ ДыКЮКаРЧ АцПь УцКаЧЯДй.)
ПфФСЕЅ, И№Еч ГЛНУАц АЫЛчПЁМ ШЏРкРЧ ГЊРЬГЊ МККАПЁ ЙЋАќЧЯАд РЇОЯРЧ ЙпАпРЛ РЇЧЯПЉ УжДыЧбРЧ С§СпРЛ Чв ЧЪПфАЁ РжДй. РўРК ШЏРкПЁМРЧ РЇОЯРК ЛѓДыРћРИЗЮ ЕхЙАСіИИ ПЙШФАЁ ГЊЛкЙЧЗЮ РЇОЯРЛ ЙпАпЧЯСі ИјЧЯПДРЛ ЖЇ Бз АсАњДТ НЩАЂЧЯБт ЖЇЙЎРЬДй.
 5. КДКЏ ЙпАпНУ УЙ СјДмАњ УпРћАЫЛчНУ ЙнЕхНУ СЖСїАЫЛчИІ НУЧрЧбДй
5. КДКЏ ЙпАпНУ УЙ СјДмАњ УпРћАЫЛчНУ ЙнЕхНУ СЖСїАЫЛчИІ НУЧрЧбДй
ЧіРч БЙГЛПЁМ БЧРЏЕЧАэ РжДТ РЇОЯРЧ АЫСјЙцЙ§РК 40ММКЮХЭ НУРлЧЯПЉ И№Еч МКРЮПЁМ 2ГтПЁ ЧбЙј РЇГЛНУАцРЬГЊ ЛѓКЮРЇРхАќ СЖПЕМњРЛ НУЧрЧЯДТ АЭРЬДй. ЕПЕюЧЯАд АЃСжЕЧАэ РжДТ ЕЮ АЁСі ЙцЙ§РЬСіИИ АЂАЂРЧ РхДмСЁРЬ ОјДТ АЭРК ОЦДЯДй. РЇГЛНУАц АЫЛчАЁ ЛѓКЮРЇРхАќ СЖПЕМњПЁ КёЧЯПЉ АЁСіДТ АЁРх СпПфЧб РхСЁРК КДМвАЁ РЧНЩЕЧДТ АцПьПЁ СЖСїАЫЛчИІ Чв Мі РжДйДТ СЁРЬДй. СЖСїАЫЛчДТ ГЛНУАцАЫЛчРЧ РЯКЮЗЮМ РЇОЯРЬГЊ РЇБЫОчРЬ РЧНЩЕЧДТ КДКЏРЬ РжДТ АцПьПЁДТ ЙнЕхНУ НУЧрЕЧОюОп ЧбДй. КёЗЯ ОчМК РЇБЫОчРЧ РќЧќРћРЮ РАОШМвАпРЛ АЁСіАэ РжДйАэ ЧЯДѕЖѓЕЕ ЙнЕхНУ СЖСїАЫЛчИІ НУЧрЧЯПЉ РЇОЯРЛ ЙшСІЧЯПЉОп Чв ЧЪПфАЁ РжДй. УЙ СЖСїАЫЛчПЁМ ОЧМКРЧ МвАпРЬ КИРЬСі ОЪОЦ ОчМК РЇБЫОчРИЗЮ СјДмЧЯАэ 2-3 АГПљ ШФ УпРћГЛНУАцРЛ НУЧрЧЯПДРЛ ЖЇ КДКЏРЬ ФЁРЏЕЧОю ЙнШчРИЗЮ КЏЧб АцПьЖѓАэ ЧЯДѕЖѓЕЕ ДйНУ ЧбЙј СЖСїАЫЛчИІ НУЧрЧЯДТ АЭРЬ ССДй. РЬДТ ОЧМК БЫОчЕЕ ОчМК БЫОчАњ КёНСЧЯАд Л§ШАЛч(life cycle)ИІ АЁСњ Мі РжРИИч, ЦЏШї PPIПЭ ААРК АЗТЧб РЇЛъОяСІ ФЁЗсИІ ХыЧЯПЉ ОЧМК БЫОчЕЕ РЯНУРћРИЗЮ ФЁРЏЕЩ Мі РжБт ЖЇЙЎРЬДй. БзИЎАэ УпРћГЛНУАц АЫЛчПЁМДТ СЖСїАЫЛч РкУМПЁ РЧЧЯПЉ КДКЏРЧ И№ОчРЬ ЙйВ№ АЁДЩМКРЛ ПАЕЮПЁ ЕЮОюОп ЧбДй.
УжБй ИЙРК РЧЗсБтАќПЁМ РЯЛѓРћРИЗЮ РЇГЛНУАцАЫЛчИІ НУЧрЧЯАэ РжРИГЊ РЯКЮПЁМДТ СЖСїАЫЛчИІ НУЧрЧЯСі ОЪДТ АцПьЕЕ РжОю ХЋ ЙЎСІАЁ ЕЧАэ РжДй. ЙАЗа ГЛНУАц АЫЛчПЁМ ЙпАпЕЧДТ ЛчМвЧб РЬЛѓМвАпПЁ ДыЧЯПЉ И№ЕЮ СЖСїАЫЛчИІ ЧЯДТ АЭ РкУМАЁ ИХПь ЙјАХЗЮПю РЯРЬ ЕЧБтЕЕ ЧЯИч, АЃШЄ СЖСїАЫЛч ШФПЁ ДйЗЎРЧ УтЧїРЛ КИРЬДТ АцПьАЁ РжРИИч, ЦЏШї УжБйПЁДТ РЧЗсСјПЁАд ОЫИЎСі ОЪАэ ОЦНКЧЧИААњ ААРК ОрСІИІ КЙПыЧЯДТ ШЏРкАЁ ИЙОЦМ СжРЧАЁ ЧЪПфЧЯДйДТ СЁ ЕюРЬ СЖСїАЫЛчИІ Цј ГаАд НУЧрЧЯДТЕЅ РхОжАЁ ЕЧБтЕЕ ЧбДй.21 ОЦНКЧЧИАРЬГЊ БтХИ ЧзЧїМвЦЧСІИІ КЙПыЧЯАэ РжДТ ШЏРкПЁМ СЖСїАЫЛч ШФ РЯЙнРћРЮ АцПьКИДй ШЮОР ИЙРК УтЧїЗЮ ГЛНУАцРЧЛчАЁ БфРхЧЯДТ АцПьАЁ ОјДТ АЭРК ОЦДЯСіИИ, ЧіРчРЧ АЁРЬЕхЖѓРЮПЁМДТ ОрСІИІ ВїСі ОЪАэ СЖСїАЫЛчИІ ЧЯЕЕЗЯ БЧЧЯАэ РжДй. ПфФСЕЅ ОчМК РЇБЫОчРИЗЮ ЦЧДмЕЧДТ АцПьЛгИИ ОЦДЯЖѓ, erosionРЬГЊ discoloration СЄЕЕРЧ МвАпПЁМ СЖСїАЫЛчИІ ЧЯПЉ РЇОЯРИЗЮ СјДмЕЧДТ ПЙАЁ РћСі ОЪДйДТ СЁРЛ АэЗСЧЯПЉ КИДй РћБиРћРИЗЮ СЖСїАЫЛчИІ НУЧрЧЯДТ АЭРЬ ЙйЖїСїЧЯДйАэ Л§АЂЕШДй. ЦЏШї СжКЏАњ ЖбЗЧЧЯАд БИКАЕЧДТ КДМвАЁ РжРЛ ЖЇПЁДТ ЙнЕхНУ СЖСїАЫЛчИІ НУЧрЧЯДТ АЭРЬ ПјФЂРгРЛ АСЖЧЯАэ НЭДй.
АњАХКЮХЭ РЇОЯРЬ РЧНЩЕЧДТ КДМвПЁМДТ 6АГ СЄЕЕРЧ СЖСїАЫЛчИІ ЧЯДТ АЭРЬ АќЗЪПДДй. УЪУЂБтПЁДТ ГЛНУАцРЛ РЬПыЧб КДМвРЧ ЙЬММЧб АќТћАњ СЄШЎЧб targettingРЬ ОюЗСПќДйДТ СЁ, Л§АЫСЖСїРЧ КДИЎЧаРћ ЦЧСЄАцЧшРЬ УцКаЧЯСі ИјЧпДйДТ СЁ, РЯДм СјДмЕЧИщ И№Еч ШЏРкПЁМ МіМњРЬ НУЧрЕШДйДТ СЁ ЕюРЛ АэЗСЧЯПЉ РЬУГЗГ ИЙРК МіРЧ СЖСїРЛ ОђДТ АЭЕЕ ГЊИЇДыЗЮ ХИДчМКРЛ АЁСГРЛ АЭРЬДй. ЧЯСіИИ EMR/ESD НУДыАЁ ЕЧИщМ РЬПЭ ААРК АќЗЪПЁ ДыЧб АЫХфАЁ ЧЪПфЧЯАд ЕЧОњДй. (1) ПьМБ СјДмРЛ РЇЧЯПЉ И№Еч ШЏРкПЁМ РЬУГЗГ ИЙРК МіРЧ СЖСїАЫЛчАЁ ЧЪПфЧб АЭРК ОЦДЯДй. АцЧшРЬ ИЙРК ГЛНУАц РЧЛчДТ РкММЧб АќТћАњ СЖНЩНКЗБ КаМЎИИРИЗЮЕЕ ЛѓДчЧб МіСиРЧ АЈКАСјДмРЛ Чв Мі РжРИИч, ШПРВРћРЮ Ию АГРЧ СЖСїАЫЛчИІ ХыЧЯПЉ РАОШСјДмРЛ ШЎРЮЧв Мі РжДй.
МвРЇОЯРЧ АцПьИІ КИДѕЖѓЕЕ УЙ СЖСїАЫЛчПЁМДТ РЇОЯРИЗЮ ШЎРЮЕЩ АЁДЩМКРЬ ГєСіИИ РЬОюСіДТ СЖСїАЫЛчПЁМДТ ОЯРИЗЮ ГЊПРДТ ШЎЗќРЬ ЧіРњШї ГЗОЦСјДйДТ СЁЕЕ АэЗСЧЯДТ АЭРЬ ССАкДй. ДыУц АќТћЧб ШФ ПЉЗЏ АГРЧ СЖСїАЫЛчИІ ОђОюМ СјДмПЁ СЂБйЧЯДТ РќЗЋРК СјЧрМК РЇОЯПЁМДТ КА ЙЎСІАЁ ОјРИГЊ EMR/ESDНУДыРЧ СЖБтРЇОЯРЧ СјДмПЁДТ РћР§ЧЯСі ОЪДйАэ Л§АЂЕШДй. (2) СЖСїАЫЛчДТ КДМвРЧ И№ОчРЛ КЏШНУХГ Мі РжДй. ИХПь ХЋ СјЧрМК РЇОЯПЁМДТ СЖСїАЫЛчПЁ РЧЧб И№ОчРЧ КЏШАЁ ФЁЗсЙцФЇРЧ АсСЄПЁ КАДйИЅ ПЕЧтРЛ СжСі ОЪРЛ АЭРЬДй. БзЗЏГЊ EMR/ESDИІ АэЗСЧЯДТ СЄЕЕРЧ РлРК КДМвДТ МвМіРЧ СЖСїАЫЛчИИРИЗЮЕЕ ОѓИЖЕчСі ФЁЗсЙцФЇ АсСЄПЁ ШЅМБРЛ Сй Мі РжДй. АГРЮРћРИЗЮДТ1 cmРЧ ЦэЦђРЖБтЧќ КДМв(flat elevated lesion)АЁ СЖСїАЫЛч ШФ БЫОчЧќ КДМвЗЮ КЏЧќЕШ АЭРЛ ЙпАпЧЯАэ ГЛНУАцФЁЗсИІ Чв АЭРЮСі МіМњРЛ Чв АЭРЮСі АэЙЮЧб АцЧшЕЕ АЁСіАэ РжДй. (3) ИХПь РлРК РЇОЯРЬГЊ МБСОПЁМ 6АГ СЄЕЕРЧ СЖСїАЫЛчИІ ЧбДйИщ ДыКЮКаРЧ КДМвАЁ СІАХЕЧДТ АцПьАЁ РжРЛ Мі РжДй. СЖСїАЫЛчИИРИЗЮ СњКДРЬ ПЯРќШї ФЁЗсЕШДйИщ РЬ КИДй Дѕ ССРК РЯРЬ ОјРЛ АЭРЬСіИИ, ПЯРќШї СІАХЕЧСі ИјЧЯАэ ГВРК СЖСїРЬ МіГт ШФПЁ РчЙпЗЮ ЙпАпЕЩ МіЕЕ РжДй. Чб РЧЗсБтАќПЁМ ОЯРЬГЊ МБСОРИЗЮ СјДмЙоАэ ХИ КДПјРИЗЮ РЧЗкЕШ ШЏРкРЧ ГЛНУАц РчАЫПЁМ КДМвАЁ ЙпАпЕЧСі ИјЧЯПЉ ФЁЗсЙцФЇРЧ АсСЄПЁ ОюЗСПђРЬ ЙпЛ§ЧЯДТ ПЙЕЕ РжДй. (4) СЖСїАЫЛчДТ ГЛНУАц ФЁЗсИІ ОюЗЦАд ИИЕщ Мі РжДй. СЖСїАЫЛчДТ БэРК ЙЬЖѕРЬГЊ БЫОчРЛ ХыЧЯПЉ СЁИЗЧЯ МЖРЏШИІ РЯРИХГ Мі РжБт ЖЇЙЎРЬДй. Дм Чб АГРЧ СЖСїАЫЛчЕЕ СЁИЗЧЯ МЖРЏШИІ АЁСЎПУ Мі РжБт ЖЇЙЎПЁ23 ДыРхПЁМДТ ОЯРЬГЊ МБСОРЬ РЧНЩЕЧДТ КДМв(ЁАneoplastic lesionЁБ)ПЁМ СЖСїАЫЛчИІ НУЧрЧЯСі ОЪАэ СяНУ ГЛНУАцРћ ЧѲ̜РЛ НУЧрЧЯБтЕЕ ЧбДй.
ОЦСїБюСіДТ СЖБтРЇОЯПЁМ СЖСїЧаРћ СѕАХИІ ШЎКИЧЯСі ОЪАэ ЙйЗЮ EMR/ESDИІ НУЧрЧЯДТ АцПьДТ ЕхЙАДй. ЧЯСіИИ ДйМіРЧ СЖСїАЫЛчИІ ХыЧЯПЉ EMR/ESDАЁ ОюЗСПіСј АЭРК ОЦДбСі РЧНЩЕЧДТ СѕЗЪДТ ОѓИЖЕчСі РжДй. УжБй PACSРЧ ЙпРќРИЗЮ РЮЧЯПЉ ГЛНУАц ФЁЗсИІ РЇЧЯПЉ РЧЗкЕШ ШЏРкЕщРЬ КДМвРЧ ЦЏМКРЛ Рп КИПЉСжДТ ШЧИЂЧб ГЛНУАцЛчСјРЛ АЁСіАэ ПРДТ АцПьАЁ ИЙДй. РЬ АцПь КДИЎЧаРћ РчАЫРЛ РЇЧЯПЉ ГЛНУАц СЖСїАЫЛчИІ ЙнКЙЧЯДТ АЭ КИДйДТ ХИ КДПјРЧ ГЛНУАцЛчСјРЛ ЙйХСРИЗЮ СяНУ EMR/ESDИІ НУЧрЧЯДТ АЭРЬ ССРК РќЗЋРЬ ЕЩ Мі РжДй. ЙАЗа КДИЎЧаРкАЃРЧ inter-observer variationРЛ АэЗСЧЯПЉ ХИРЧЗсБтАќРЧ КДИЎ ННЖѓРЬЕхИІ РчАЫЧЯДТ АњСЄРК ЧЪПфЧЯДйАэ Л§АЂЕШДй. ПфФСЕЅ EMR/ESD НУДыПЁМДТ РЇОЯПЁ ДыЧб ГЛНУАц СЖСї АЫЛчЙ§ПЁЕЕ КЏШАЁ РжОюОп ЧЯИч, УжМБРЧ СЖСїАЫЛчЙ§РЛ ШЎИГЧЯБт РЇЧб ГыЗТРЬ ЧЪПфЧЯДй.
 6. СЖСїАЫЛч ШФ КДКЏРЧ РЇФЁИІ ИэШЎШї БтЗЯЧи ЕаДй
6. СЖСїАЫЛч ШФ КДКЏРЧ РЇФЁИІ ИэШЎШї БтЗЯЧи ЕаДй
ЙЋСѕЛѓ РЯЙнРЮПЁ ДыЧб АЧААЫСј ГЛНУАцРЧ СѕАЁ, ЙЬММЧб КДКЏПЁ ДыЧб РЮНФРЧ СѕАЁ Йз ГЛНУАцБтБИРЧ ЙпДоПЁ РЧЧЯПЉ ГЛНУАцАЫЛч ЕЕСп ИХПь РлРК КДКЏАЁ ЙпАпЕЧДТ АцПьАЁ СѕАЁЕЧАэ РжДй. РлРК КДКЏПЁМ СЖСїАЫЛчИІ НУЧрЧЯПЉ МБСОРЬГЊ РЇОЯ Йз БтХИ ПЉЗЏ РЬЛѓ МвАпРЬ ГЊПдРЛ ЖЇ КИДй РкММЧб СјДм Йз ФЁЗсИІ РЇЧЯПЉ ДйНУ ГЛНУАцАЫЛчИІ ЧиОп ЧЯДТ АцПьАЁ РћСі ОЪДй. БзЗЏГЊ ШчШї УГРН ГЛНУАцАЫЛчИІ НУЧрЧЯПДРЛ ЖЇ РЧНЩЧЯАэ СЖСїАЫЛчИІ НУЧрЧЯПДДј РлРК КДКЏРЛ РчТї НУЧрЧб АЫЛчПЁМДТ ЙпАпЧЯСі ИјЧЯДТ АцПьАЁ ИЙДй. (1) КДКЏ РкУМРЧ ХЉБтАЁ РлАэ СжКЏАњ СЄШЎШї БИКАЕЧСі ОЪДТ СЁРЬ АЁРх СпПфЧб ПјРЮРЬАкСіИИ (2) СЖСїАЫЛч РкУМПЁ РЧЧб КДКЏ И№ОчРЧ КЏЧќ Йз (3) КДКЏРЧ КЮКаРћРЮ ФЁРЏПЁ РЧЧб КЏШ ЕюЕЕ АњАХПЁ ЙпАпЧЯПДДј КДКЏРЛ УЃСі ИјЧЯДТ ПјРЮРЬ ЕШДй. ЦЏШї УпАЁРћРЮ ГЛНУАцАЫЛчДТ ДйИЅ КДПјРИЗЮ ШЏРкАЁ РЧЗкЕШ ШФ УЙ ГЛНУАцАЫЛчРЧ МвАпРЛ СЄШЎШї ОЫСі ИјЧЯДТ РЧЛчПЁ РЧЧЯПЉ РЬЗчОюСіДТ АцПьАЁ ИЙДй. ЕћЖѓМ РлРК КДКЏПЁМ СЖСїАЫЛчИІ НУЧрЧЯДТ Бз РЇФЁПЭ И№ОчРЛ СЄШЎШї БтЗЯЧи ЕЮОюОп Чв ЧЪПфАЁ РжДй.
МБСОРЬГЊ РЇОЯРЧ ГЛНУАцРћ ФЁЗсИІ РЇЧЯПЉ РЧЗкЕШ ШЏРкПЁМ КДКЏРЧ РЇФЁИІ ШЎРЮЧв Мі ОјРЛ АцПьПЁДТ ФЁЗс РкУМАЁ КвАЁДЩЧиСіИч, СЖБтРЇОЯРЧ МіМњРћ ФЁЗсИІ РЇЧЯПЉ РЧЗкЕШ ШЏРкПЁМ ГЛНУАц АЫЛчИІ ДйНУ НУЧрЧЯПЉ ОЯКДМвИІ УЃРЛ Мі ОјДТ АцПьПЁДТ ЧтШФ ФЁЗсЙцФЇРЛ АсСЄЧЯБтАЁ ОюЗСПіСјДй. БзЗЏЙЧЗЮ КДКЏРЧ РЇФЁИІ СЄШЎШї БтЗЯЧЯПЉ ГЛНУАцРЛ НУЧрЧб РЧЛч РкНХ ЛгИИ ОЦДЯЖѓ, РЧЗкИІ Чв АцПь ДйИЅ РЧЛчЕщЕЕ КДКЏРЧ РЇФЁИІ ОЫ Мі РжЕЕЗЯ СЄШЎШї БтЗЯЧи ЕЮДТ НРАќРЛ АЁСіДТ АЭРЬ ИХПь СпПфЧЯДй.
(1) КДКЏРЧ И№ОчАњ РЇФЁИІ БтЗЯЧЯДТ АЁРх РЯЙнРћРЮ ЙцЙ§РК РкММЧб АсАњСіИІ БлЗЮ РлМКЧЯДТ АЭРЬДй. БзЗЏГЊ ДЋРИЗЮ АќТћЧб МвАпРЛ БлЗЮ СЄШЎЧЯАд ГВБтДТ АЭРЬ ЧзЛѓ МКАјРћРЬСіИИРК ОЪДй. ЦЏШї ДйИЅ РЧЛчПЁАд ШЏРкИІ РЧЗкЧЯДТ АцПь БлЗЮ РлМКЕШ АсАњСіДТ УцКаЧб СЄКИИІ СІАјЧи СжСі ИјЧЯДТ АцПьАЁ ИЙДй.
(2) РЬИІ БиКЙЧЯБт РЇЧЯПЉ БзИВРЛ БзИЎДТ ЙцЙ§ЕЕ ИЙРЬ РЬПыЕШДй. СЄШЎЧЯАд АќТћЧЯПЉ ЖбЗЧЧЯАд ЧЅНУЕШДйИщ НЧСІЗЮ КДКЏРЧ РЇФЁИІ АЁРх СїАќРћРИЗЮ РчЧіЧЯДТ ЙцЙ§РЬДй. ЦЏШї ПЉЗЏ КЮРЇПЁМ СЖСїАЫЛчИІ НУЧрЧЯПДРЛ ЖЇ АЂ КЮРЇИІ ЙјШЃИІ КйПЉАЁИч ЧЅНУЧв Мі РжРИЙЧЗЮ СЖСїАЫЛч АсАњРЧ ЧиМЎПЁ ШЅМБРЬ ОјДйДТ РхСЁРЬ РжДй.
(3) УжБй РќРкГЛНУАцРЛ ЙпДоЗЮ РЮЧЯПЉ ГЛНУАцПЕЛѓРЛ АЫЛч СяНУ УтЗТЧЯАХГЊ PACSПЁ ПЕЛѓРЛ РњРхЧЯДТ АЭРЬ КИЦэШ ЕЧОюРжДй. ГЛНУАц МвАпРЛ ЛчСјРЛ ГВБтИщ КДКЏРЧ И№ОчРЛ РкММШї БтМњЧЯСі ОЪДѕЖѓЕЕ ДйИЅ РЧЛчАЁ СїСЂ МвАпРЛ ЦФОЧЧв Мі РжДТ РхСЁРЬ РжДй. БзЗЏГЊ ГЪЙЋ БйСЂЧЯПЉ ЛчСјРЛ УдПЕЧЯИщ КДКЏРЧ РЇФЁГЊ РќУМРћРЮ ЦЏМКРЛ ЦФОЧЧв Мі ОјАд ЕШДй. ЕћЖѓМ ПјАц Йз БйСЂЛчСјРЛ РћР§Шї СЖЧеЧЯПЉ КДКЏРЧ ЦЏТЁРћРЮ МвАпРЬ ЛчСјПЁ Рп ЙнПЕЕЧЕЕЗЯ ГыЗТЧЯДТ АЭРЬ ЧЪПфЧЯДй. ЛчСј ЛѓПЁМ РлРК КДКЏРЧ РЇФЁИІ КИДй СЄШЎШї ЧЅНУЧЯБт РЇЧиМДТ ГЛНУАц НУМњ ЕЕСп И№ДЯХЭ ЛѓПЁ ШЛьЧЅИІ ЧЅНУЧЯДТ ЙцЙ§, Л§АЫАтРкГЊ ГЛНУАцРкИІ РЬПыЧЯПЉ КДКЏРЛ СіРћЧЯДТ ЙцЙ§, Л§АЫ СїШФ ОрАЃРЧ УтЧїРЬ РжРЛ ЖЇ ЛчСјРЛ УдПЕЧиМ СЖСїАЫЛчИІ Чб РЇФЁИІ СЄШЎШї ЧЅНУЧЯДТ ЙцЙ§ ЕюРЬ ЛчПыЕЩ Мі РжДй. АЃШЄ ГЛНУАц ЛчСјПЁ СїСЂ ЧЪБтБИИІ РЬПыЧЯПЉ ЧЅНУИІ ЧЯБтЕЕ ЧЯДТЕЅ РЬДТ КДКЏРЧ РЇФЁИІ БтЗЯЧЯДТ ЕЅДТ ЕЕПђРЬ ЕЧСіИИ СпПфЧб РЧЧа ПЕЛѓПЁ КвЧЪПфЧб ПРСЁРЛ ГВБтДТ АЭРИЗЮ АЁДЩЧЯИщ ЧЧЧЯДТ АЭРЬ ССДй. УжБйПЁДТ ГЛНУАц ЛчСјРЛ УтЗТЧЯСі ОЪАэ PACSПЁ РњРхЧЯДТ РЧЗсБтАќРЬ СѕАЁЧЯАэ РжБт ЖЇЙЎПЁ НУМњРЬ ГЁГ ШФ PACS monitorИІ КИИщМ ПЕЛѓПЁ ЧЅНУЧЯДТ ЙцЙ§РЬ СЁТї ИЙРЬ ЛчПыЕЩ АЭРИЗЮ РќИСЕШДй.
(4) ЛчСј УдПЕ РќПЁ РћР§Чб ЛіМвИІ ЛьЦїЧЯПЉ КДКЏРЧ ЦЏМКРЛ КИДй СЄШЎШї ЧЅЧіЧЯДТ ЙцЙ§ЕЕ РЏПыЧЯДй. РЇГЛНУАц АЫЛчПЁМ АЁРх ИЙРЬ ЛчПыЕЧДТ ЛіМвДТ indigocarmineРЮЕЅ, РЬДТ СЖСїПЁ ШэМіЕЧСі ОЪАэ ДмСі ЧЅИщРЧ ПфУЖИИРЛ АСЖЧЯДТ ДыСЖЛіМвРЬДй. ЖбЗЧЧЯАд ЕЙУтЕШ КДКЏРЧ БтМњПЁДТ КАДйИЅ ЕЕПђРЬ ЕЧСі ОЪРИГЊ ЙЬММЧЯАд ЧдИєЕШ КДМвРЧ ЧЅЧіПЁДТ ХЉАд ЕЕПђРЬ ЕШДй. УжБй ГЮИЎ КИБоЕЧБт НУРлЧб NBIЕЕ ХЋ ЕЕПђРЬ ЕШДй.
(5) АЃШЄ VHSГЊ Е№СіХа КёЕ№ПРИІ РЬПыЧЯПЉ ЕППЕЛѓРИЗЮ БтЗЯРЛ ГВБц Мі РжДй. БзЗЏГЊ НЧСІ РгЛѓПЁМ ШЏРкИІ СјЗсЧЯИщМ ЕППЕЛѓРЛ ПОюКИБтДТ ИХПь ОюЗСПьИч ДйИЅ РЧЛчПЁАд ЕППЕЛѓРЛ КИГТРЛ ЖЇ ШЃШЏМК ЕюРЬ ЙЎСІАЁ ЕЩ Мі РжДй. ЕћЖѓМ ЕППЕЛѓРЛ БтЗЯЧЯДѕЖѓЕЕ СЄСіШИщРЛ УтЗТЧи ЕЮДТ АЭРЬ ЕЕПђРЬ ЕШДй.
 7. СЖСїАЫЛчРЧ АсАњ ЧиМЎПЁ СжРЧЧбДй
7. СЖСїАЫЛчРЧ АсАњ ЧиМЎПЁ СжРЧЧбДй
ГЛНУАц АЫЛч ЕЕСп ПЙУјЧЯПДДј АЭАњ ДйИЅ СЖСїАЫЛчРЧ АсАњАЁ ГЊПдАХГЊ, Бз РЧЙЬАЁ КвИэШЎЧб СЖСїАЫЛч АсАњИІ ЙоРК АцПьПЁДТ РћБиРћРИЗЮ ДыУГЧв ЧЪПфАЁ РжДй. ЦЏШї ШФРкРЧ АцПьПЁДТ Л§АЫСЖСїРЬ ГЪЙЋ РлОЦМ СЄШЎЧЯАд СјДмРЛ ГЛИЎСі ИјЧб ПЙАЁ ИЙБт ЖЇЙЎРЬДй. СЖСїАЫЛч АсАњПЁМ high grade dysplasiaГЊ atypical gland ЕюРЧ О№БоРЬ РжДТ АцПьПЁ ЙнКЙРћРЮ СЖСїАЫЛч ШЄРК EMR/ESDПЭ ААРК ГЛНУАцФЁЗсИІ ХыЧЯПЉ РЇОЯРИЗЮ СјДмЕШ ПЙАЁ ИХПь ИЙДй. РАОШ МвАпПЁМ РЇОЯРЬ РЧНЩЕЧОњРИГЊ СЖСїМвАпПЁ ИИМК РЇПА Ею КёЦЏРЬРћРЮ МвАпРЬ КИРЮ АцПьПЁЕЕ ЙнКЙРћРЮ СЖСїЛ§АЫРЬ ЧЪПфЧЯДй. АцПьПЁ ЕћЖѓМДТ ГЛНУАц СЖСїАЫЛчПЁМ ОЯММЦїАЁ ЙпАпЕЧСі ОЪДѕЖѓАэ ГЛНУАц РАОШМвАпРЬ АЗТЧЯАд ОЯРИЗЮ РЧНЩЕЧИщ МіМњРЛ РЧЗкЧв МіЕЕ РжДй.
 8. КДКЏРЬ ПЉЗЏ АГРЯ АЁДЩМКРЛ РиСі ИЛРк
8. КДКЏРЬ ПЉЗЏ АГРЯ АЁДЩМКРЛ РиСі ИЛРк
НФЕЕ, РЇ Йз НЪРЬСіРхПЁ АЂАЂ ДйИЅ ПЉЗЏ АГРЧ КДМвАЁ РжДТ АцПьПЁДТ РЬИІ ЕћЗЮЕћЗЮ РкММШї АЫЛчЧв ЧЪПфАЁ РжДй. ЦЏШї СжРЧЧиОп Чв СЁРК РЇОЯРЧ ДйЙпМКРЬДй. РЇОЯ ШЏРкПЁМ ДйЙпМК КДКЏРЛ КИРЬДТ КѓЕЕДТ ПЌБИРкПЁ ЕћЖѓ ХЋ ТїРЬИІ КИРЬАэ РжДй. БЙГЛРЧ Чб ПЌБИПЁМДТ РЇОЯ 2,526ПЙ Сп ДйЙпМКРЮ АцПьДТ 57ПЙЗЮ 2.3%РЬИч, РЬ Сп И№ЕЮ СЖБтРЇОЯРЮ АцПьДТ 35.1%, СЖБтОЯАњ СјЧрОЯРЬ ААРЬ ЙпАпЕШ АцПьДТ 31.6%ПДДй. БзЗЏГЊ МіМњРќПЁ ГЛНУАцРИЗЮ ДйЙпМК ОЯРИЗЮ СјДмЕШ АцПьДТ 31.6%ПЁ КвАњЧЯПДДй. РЬДТ РЇОЯРЛ АЁСіАэ РжДТ ШЏРкПЁМ МіМњРќПЁ ДйЙпМКОЯРЛ УЃБт РЇЧб РћБиРћРЮ ГЛНУАцАЫЛчИІ НУЧрЧбДйИщ МіМњРќПЁ ЙпАпЕЧДТ КёРВРЛ ХЉАд ГєРЯ Мі РжРНРЛ НУЛчЧбДй. ХИ КДПјПЁМ ГЛНУАцАЫЛч Йз СЖСїАЫЛчЗЮ РЇОЯРЬ ШЎРЮЕЧОю МіМњРЛ РЇЧЯПЉ РЧЗкЕШ ШЏРкПЁМ ДйНУ ГЛНУАцАЫЛчИІ НУЧрЧЯДТ АцПьАЁ РжДТЕЅ, РЬЗЏЧб ЙнКЙРћРЮ АЫЛчИІ НУЧрЧЯДТ АЁРх СпПфЧб ПјРЮЕЕ ДйЙпМК ОЯРЛ УЃДТ АЭРЬДй.
РЇУМСпКЮ РЇОЯРИЗЮ РЧЗкЕШ ШЏРкИІ subtotal gastrectomyЗЮ ФЁЗсЧЯБт РЇЧЯПЉ pre-op clipping ГЛНУАцРЛ ЧЯДТ АњСЄПЁМ РЇУМЛѓКЮПЁМ fundusЗЮ ГбОюАЁДТ КЮРЇРЧ ЖЧ ДйИЅ РЇОЯРЬ ЙпАпЕЧОњНРДЯДй. ОюТП Мі ОјРЬ total gastrectomyАЁ НУЧрЕЧОњНРДЯДй. УГРН ЙпАпЕЧОњДј ОЯКИДй ЕЮЙјТА ЙпАпЕШ ОЯРЬ Дѕ ХЉАэ БэОњНРДЯДй. (ёЇ: УГРН ЙпАпЕШ ОЯ, ёщ: УпАЁЗЮ ЙпАпЕШ ОЯ, щг: clipping)
Multiple gastric carcinomas (x2)
I. Early gastric carcinoma (mass 1) - РЬАЭРЬ УГРН ЙпАпЕШ ОЯРЬОњНРДЯДй.
1. Location : upper third, Center at body and posterior wall
2. Gross type : EGC type IIc
3. Histologic type : signet-ring cell carcinoma
4. Histologic type by Lauren : mixed
5. Size : 2.2x1.4 cm
6. Depth of invasion : invades mucosa (muscularis mucosae) (pT1a)
II. Early gastric carcinoma (mass 2) - РЬАЭРЬ clipping АњСЄПЁМ УпАЁЗЮ ЙпАпЕШ ОЯРЬОњНРДЯДй.
1. Location : middle third, Center at body and lesser curvature
2. Gross type : EGC type IIc
3. Histologic type : tubular adenocarcinoma, poorly (poorly cohesive) differentiated
4. Histologic type by Lauren : mixed
5. Size : 3x2.8 cm
6. Depth of invasion : invades submucosa (sm3) (pT1b)
III.
1. Lymph node metastasis : no metastasis in 49 regional lymph nodes (pN0), (0/49: "3,5", 0/19; "4,6", 0/4; "2", 0/5; "5", 0/0; "6", 0/0; "7", 0/4; "9", 0/2; "8a", 0/5; "11p", 0/2; "12a", 0/5; "4sb", 0/1; "1", 0/2; "10", 0/0)
2. Lymphatic invasion : present
3. Venous invasion : not identified
4. Perineural invasion : not identified
5. Separate lesions : leiomyomas (x2) (size: 0.4x0.2 cm and 0.3x0.2 cm)
6. Resection margin : free from carcinoma, safety margin : proximal 5cm, distal 5.5cm
7. AJCC stage by 7th edition: pT1b N0
ОЦЗЁЕЕ КёНСЧб ШЏРкРЬДй. РќСЄКЮ AGCЗЮ РЧЗкЕЧОњДТЕЅ МіМњ Рќ АЫЛчПЁМ РЇУМКЮ EGCАЁ УпАЁЗЮ ЙпАпЕЧОњДй. (2020Гт ГВРк 53ММ)
МБИПЭДТ ДоИЎ ИЙРК МіРЧ РЇОЯШЏРкАЁ РЇОЦНЧѲ̜РЛ ЙоАэ РжДТ ПьИЎГЊЖѓПЁМДТ РЬЗЏЧб ДйЙпМК ОЯРЧ МіМњ Рќ ЙпАпРЧ РЧРЧАЁ ДѕПэ ХЉДйАэ Л§АЂЕШДй. НЧСІЗЮ РЇОЯРИЗЮ РЇОЦНЧѲ̜РЛ ЙоРК ШЏРкЕщ Сп Ор 20%ДТ ГВОЦРжДТ БйРЇКЮ РЇПЁМ ЙпЛ§Чб ОЯПЁ РЧЧЯПЉ ЛчИСЧбДй. ДйЙпМК СЖБтРЇОЯРК ПЉРкКИДй ГВРкПЁМ Рп ЙпЛ§ЧЯАэ РЇУМЧЯКЮ РЬЧЯПЁМ ШчЧЯИч, РЖБтМК КДКЏРЬ ИЙАэ ММЦїРЧ КаШЕЕАЁ ССРК АЭРЬ РЯЙнРћРЮ ЦЏТЁРЬЙЧЗЮ ГЛНУАцРћ СЁИЗЧѲ̜РЧ ФЁЗсДыЛѓРЬ ЕЧДТ АцПьАЁ ИЙДй. АЃШЄ ГЛНУАцПЁМ ДйЙпМК СЖБтРЇОЯРИЗЮ Л§АЂЧЯПЉ ПЉЗЏ КЮРЇПЁМ СЖСїАЫЛчИІ ЧЯПЉ И№ЕЮ РЇОЯРИЗЮ ШЎРЮЧЯПДРИГЊ МіМњ ШФ СЖСїМвАпПЁМДТ ГаРК РЇОЯРЬ Чб АГ ЛгРЬЖѓДТ ДфКЏРЛ ЕшБтЕЕ ЧбДй. Superficial spreading ЧќРЧ СЖБтРЇОЯАњ ААРЬ РЇОЯРЧ НЩДоЕЕДТ БэСі ОЪРИГЊ КДМвРЧ РхАцРЬ ХЋ АцПьПЁ РЬЗЏЧб НЧМіИІ ШчШї ЙќЧбДй. ЕћЖѓМ ПЉЗЏ АГРЧ КДМвАЁ КИРЬДТ АцПьПЁДТ Бз ЛчРЬРЧ СЁИЗРК СЄЛѓРћРЮСі Рп ШЎРЮЧЯДТ НРАќРЛ АЁСіДТ АЭРЬ ССАкДй.
УжБй ЧЪРкДТ СЖБтРЇОЯРЬГЊ РЇМБСОРЧ ГЛНУАцРћ ФЁЗсИІ РЇЧЯПЉ КЛ КДПјПЁ РЧЗкЕШ 55ИэРЧ ШЏРкПЁМ ГЛНУАцАЫЛчИІ ДйНУ НУЧрЧЯДТ АЭРЬ ОюДР СЄЕЕ РЏПыЧбСіИІ ЦђАЁЧЯПДДй. 2003Гт 1ПљКЮХЭ 2003Гт 7ПљБюСі РЇМБСО ЖЧДТ СЖБтРЇОЯРЧ ГЛНУАцРћ СЁИЗЧѲ̜РЛ РЇЧЯПЉ РЧЗкЕШ ШЏРк 55ИэРЛ ДыЛѓРИЗЮ ГЛНУАцРћ СЁИЗЧѲ̜ НУМњ Рќ ГЛНУАцАЫЛчИІ НУЧрЧЯПДРИИч 0.2% indigocarmine 30 mlИІ spraying catheterИІ РЬПыЧЯПЉ РЇСЁИЗПЁ АёАэЗч ЛьЦїЧЯПДДй. ЛіМв ЛьЦї Рќ РкММЧб РАОШРћ АЫЛчИІ ХыЧЯПЉ 6АГРЧ УпАЁРћРЮ КДМвАЁ РЧНЩЕЧОю СЖСїАЫЛчИІ НУЧрЧЯПДРИИч ИИМК ПАСѕРЬ 3АГ, МБСОРЬ 3АГПДДй. Indigocarmine РЛ ЛьЦїЧб ШФ 8ИэПЁМ УпАЁРћРЮ КДМвАЁ ЙпАпЕЧОю СЖСїАЫЛчИІ НУЧрЧЯПДРИИч И№ЕЮ ПАСѕРЬОњДй. ЛіМвЛьЦї ШФ 6АГРЧ КДМвАЁ ЛіМв ЛьЦї РќПЁ КёЧЯПЉ ХЉАд АќТћЕЧОњРИИч, ЛіМв ЛьЦї ШФ УјСЄЧб КДМвРЧ ХЉБтАЁ ГЛНУАцРћ СЁИЗЧѲ̜ ШФ СЖСїЧаРћРИЗЮ УјСЄЧб КДМвРЧ ХЉБтПЭ КИДй РЏЛчЧЯПДДй. ЛіМв ЛьЦї ШФ КДМвРЧ РАОШРћ КаЗљАЁ 3АГПЁМ ДоЖѓСГРИГЊ ФЁЗсЙцФЇПЁДТ КЏШИІ СжСіДТ ИјЧЯПДДй. Ся indigo carmineРЛ РЬПыЧб ЛіМвГЛНУАцРК КДМвРЧ ХЉБтИІ КИДй СЄШЎШї УјСЄЧЯДТЕЅДТ ЕЕПђРЬ ЕЧОњРИГЊ УпАЁРћРЮ КДМвИІ ЙпАпЧЯДТЕЅДТ ХЉАд ЕЕПђРЬ ЕЧСі ОЪОвДй. РЬЗЏЧб АсАњДТ ДыРхГЛНУАц АЫЛчПЁМ indigocarmineРЛ ЛьЦїЧЯПЉ СЄЛѓРћРИЗЮ АќТћЕЧДТ СЁИЗПЁМ ДйМіРЧ МБСОРЛ ЙпАпЧв Мі РжОњДйДТ ЧЪРкРЧ ПЌБИ АсАњПЭДТ ЛчЙЕ ДыСЖРћРЬДй. РЇПЭ ДыРхПЁМ ЛіМвГЛНУАцРЧ РЏПыМКПЁ ТїРЬАЁ РжДТ РЬРЏДТ ДыРх СЁИЗРК КИХы ПАСѕРЛ ЕПЙнЧЯАэ РжСі ОЪОЦ МБСОРЬ ОјДТ СЁИЗРК ИХВіЧб ЙнИщ МБСОРЬГЊ РЇОЯРЛ АЁСј ШЏРкРЧ РЇСЁИЗРК ХыЛѓ ИИМКРЇПАРЛ ЕПЙнЧЯАэ РжОю ЧЅИщРЬ КвБдФЂЧЯБт ЖЇЙЎРЬДй. ПфФСЕЅ РЇПЁМДТ ДыРхАњДТ ДоИЎ ЛіМвГЛНУАцРЧ РЏПыМКРЬ ДйМв ЖГОюСіИч ПРШїЗС ЛіМвЛьЦї РќПЁ РАОШРћРИЗЮ РкММШї АќТћЧЯДТ АЭРЬ КИДй УпАЁРћРЮ КДМвИІ УЃДТЕЅ ЕЕПђРЬ ЕШДй.
РЇОЯПЁ ДыЧб МіМњ ЙцЙ§РИЗЮ АЁРх ИЙРЬ ЛчПыЕЧДТ АЭРЬ РЇОЦНЧѲ̜РЬДй. БйРЇКЮ РЇИІ РЯКЮ ГВБтДТ МіМњРЬБт ЖЇЙЎПЁ РмРЇ(remnant stomach)ПЁМ РЇОЯРЬ ЙпАпЕЩ Мі РжДй. МіМњ ШФ МіГт РЬГЛПЁМДТ РЇ-АјРх ЙЎЧеМњ КЮРЇПЁМ РчЙпОЯРЬ ЙпАпЕЧДТ АцЧтРЬ РжДй. БзЗЏГЊ Бф НУАЃ (5Гт ШЄРК 10Гт) ШФПЁДТ ПјЗЁРЧ ОЯАњ ЙЋАќЧб ЛѕЗЮПю ОЯРЬ РмРЇПЁМ ЙпЧрЕЧБтЕЕ ЧЯЙЧЗЮ СжРЧИІ ПфЧбДй. РмРЇОЯЕЕ РћБиРћРЮ ФЁЗсИІ ЧЯИщ УГРН СјДмЕШ БйРЇКЮ РЇОЯАњ КёНСЧб МКРћРЛ ОђРЛ Мі РжДй.
И№Еч РЇОЯРЬ УЙ ГЛНУАцАЫЛчПЁМ СјДмЕЧСі ОЪАэ СЖСїАЫЛчПЁМЕЕ ОЯРИЗЮ ЙрЧєСіСі ОЪАэ ОчМК РЇБЫОчРИЗЮ СјДмЕЧДТ АцПьАЁ РжДй. ЕћЖѓМ КёДм РЇОЯРЬ РЧНЩЕШ АцПь ЛгИИОЦДЯАэ ОчМК РЇБЫОчРИЗЮ ЦЧДмЕШ АцПьЖѓАэ ЧЯДѕЖѓЕЕ ФЁЗс АцАњ ЕЕСп УпРћ ГЛНУАцАЫЛчИІ НУЧрЧЯПЉОп ЧбДй. РЇОЯЕЕ Л§ШАЛчПЁ ЕћЖѓ И№ОчРЬ КЏЧв Мі РжРИЙЧЗЮ УпРћГЛНУАц АЫЛч ЕЕСп РЇБЫОч ЙнШчУГЗГ КИРЮДйАэ ЧЯДѕЖѓЕЕ СЖСїАЫЛчИІ ДйНУ НУЧрЧЯДТ АЭРЬ ССДй.
ГЛНУАц АЫЛч РќПЁ ШЏРкРЧ СѕЛѓРЛ ЦФОЧЧЯАэ ГЛНУАц АЫЛчИІ НУЧрЧЯДТ РЬРЏИІ СЄШЎШї ОЫОЦЕб ЧЪПфАЁ РжДй. ЦЏШї БтСИРЧ ГЛНУАцАЫЛчПЁМ ЦЏРЬ МвАпРЬ РжОю ДйНУ ГЛНУАцАЫЛчИІ НУЧрЧЯДТ ЛчЖїРЧ АцПьПЁДТ ОюЖВ РЇФЁРЧ ОюЖВ КДМвИІ ОюЖАЧб СжОШСЁРЛ АЁСіАэ АќТћЧв АЭРЮСі, ОюЕ№М СЖСїАЫЛчИІ Чв АЭРЮСі ЕюРЛ ЙЬИЎ АсСЄЧи ЕЮДТ АЭРЬ ССДй. АЃШЄ ШЏРкРЧ РЧАпРЛ АЃАњЧЯДТ АцПьАЁ РжДТЕЅ РЬ ЖЧЧб СжРЧЧв ЧЪПфАЁ РжДй. Мі АГПљ РќПЁ ГЛНУАцАЫЛчИІ ЙоОЦ ЦЏРЬМвАпРЬ ОјДйАэ ЕщРК ШЏРкАЁ СѕММАЁ СіМгЕЧОю ГЛНУАц АЫЛчИІ ДйНУ НУЧрЧв АЭРЮСіИІ АэЙЮЧЯАд ЕШДй. РЬ АцПь ШЏРкРЧ СѕММИІ РкММШї КаМЎЧЯПЉ РЇОЯРЧ РЇЧшРЮРкАЁ РжАХГЊ ШЏРкАЁ АЧЯАд ПфБИЧЯДТ АцПьПЁДТ ГЛНУАцАЫЛчИІ ДйНУ НУЧрЧЯДТ АЭЕЕ ССРК ЙцЙ§РЬДй. РњРкРЧ АГРЮРћРЮ АцЧшРИЗЮЕЕ 3-4АГПљ Рќ ГЛНУАцАЫЛчИІ ЙоОвРИГЊ СѕММАЁ СіМгЕЧОю УЃОЦПТ ШЏРкПЁМ ДйНУ АЫЛчИІ НУЧрЧЯПЉ РЇОЯРЛ ЙпАпЧб АцПьАЁ РћСі ОЪДй. АЃШЄ РўРК ШЏРкПЁМ ГЛНУАц АЫЛчИІ НУЧрЧЯДТ АцПь РЇОЯРЧ АЁДЩМКРЛ РиОюЙіИЎДТ АцПьАЁ РжДй. БзЗЏГЊ БЙГЛПЁМДТ РўРК РЇОЯШЏРкАЁ ИХПь ИЙДйДТ СЁРЛ РиСі ИЛАэ И№Еч ШЏРкАЁ РЇОЯРЧ АэРЇЧшБКРЬЖѓДТ РкММИІ АЁСіДТ АЭРЬ ЧЪПфЧЯДй. РўРК ШЏРкПЁМ ЙпАпЕЧДТ РЇОЯРК АэЗЩПЁМ ЙпАпЕЧДТ РЇОЯПЁ КёЧЯПЉ ГЊЛл ПЙШФИІ КИРЬДТ АцПьАЁ ИЙРИЙЧЗЮ ГЛНУАцРЧЛчАЁ ЙпАпЧЯСі ИјЧЯДТ АцПьПЁ ЙпЛ§ЕЧДТ АсАњДТ ИХПь СпДыЧЯДй.
[2020-4-17. ОюДР ПмАњ МБЛ§ДдВВ СІАЁ СњЙЎРЛ ЕхЗШНРДЯДй]
ИХПь АЃДмЧб СњЙЎ ААСіИИ ЛчНЧ ШЏРкКАЗЮ ДоЖѓМ ДфЧЯБт ОюЗСПю АцПьРЮЕЅПф.... БзЗЁЕЕ МГИэРЬ ЧЪПфЧЯДЯ ОюЖЛАд ИЛЧЯИщ ССРЛСі БУБнЧЯПЉ ЙЎРЧЕхИГДЯДй.
1) РЇУМКЮ МвИИ СЖБтРЇОЯРЧ АцПь КДМвРЧ proximal marginРЬ EG junctionПЁМ Ию cmБюСі subtotal gastrectomyИІ Чв Мі РжРЛБюПф?
2) РЇУМКЮ МвИИ СјЧрМК РЇОЯРЧ АцПь КДМвРЧ proximal marginРЬ EG junctionПЁМ Ию cmБюСі subtotal gastrectomyИІ Чв Мі РжРЛБюПф?
РЧАп КЮХЙЕхИГДЯДй.
[2020-4-17. ОюДР ПмАњ МБЛ§ДдРЧ ДфКЏ]
ОЦ... СЄИЛ ОюЗСПю СњЙЎРдДЯДйИИ...
КИХыРК EGJ ПЁМ МвИИРЧ АцПь 3-4cm АХИЎПЁ РжРИИщ subtotal gastrectomy АЁДЩЧб АЭ ААНРДЯДй. TumorРЧ proximal margin ПЁМ 2cm СЄЕЕ РЇПЁ РкИЃИщ ЕЧДЯБюПф.
EGC Еч AGC Еч РЇФЁАЁ ГєРКЕЅ subtotal gastrectomy ЧЯДТ АцПьПЁДТ frozen Bx ПЁМ proximal marginПЁ tumorАЁ ОјДТСі ШЎРЮРЛ ЧЯДЯБю EGJ ПЁМРЧ АХИЎДТ КёНСЧв АЭ ААНРДЯДй.
С§ЕЕРЧИЖДй ТїРЬДТ РжНРДЯДйИИ proximal marginРЛ БцАд РтДТАЭ КИДйДТ АЁДЩЧЯДйИщ total gastrectomy ИІ ЧЯСі ОЪДТ АЭРЛ Дѕ СпПфЧЯАд Л§АЂЧЯСі ЖЇЙЎПЁ, НЧСІ subtotal gastrectomy ШФ proximal marginРЬ ТЊДѕЖѓЕЕ frozen BxПЁМ tumor freeЗЮ ГЊПРИщ БзДыЗЮ МіМњ ИЖЙЋИЎ СўДТ АцПьАЁ ИЙНРДЯДй.
[2020-4-17. РЬСиЧр ШЅРуИЛ]
РњДТ 'ОЦСж СЖБн ГВБтДРДЯ БзГЩ total gastrectomyЧЯАэ ИЖРН ЦэШї ЛчДТ АЭРЬ ГДАкДй'Аэ Л§АЂЧЯСіИИ ПмАњ РЧЛчЕщРК РњПЭДТ Л§АЂРЬ ДйИЅ АЭ ААНРДЯДй. ЙАЗа ШЏРкЕщРК СЖБнРЬЖѓЕЕ РЇАЁ ГВОвДйАэ ЧЯИщ ХЉАд РЇОШРЛ ЙоДТ АЭ ААНРДЯДйИИ... ЧаЙЎРћРИЗЮИИ СЂБйЧв Мі ОјДТ ЙЎШРћ РЬНДЕЕ ЙЋНУЧв Мі ОјДТ КаОп ОЦДбАЁ Л§АЂЧеДЯДй. ЙфХыРК СпПфЧб АЭРЬДЯБю.
[2020-4-17. ОюДР ПмАњ МБЛ§ДдВВ СІАЁ СњЙЎРЛ ЕхЗШНРДЯДй]
Billroth 1, 2ДТ АшШЙ ДмАшПЁМ СЄЧЯНУДТ АЭРЮСі МіМњРхПЁМ СЄЧЯДТ АЭРЮСі БУБнЧеДЯДй. АшШЙДмАшПЁМ СЄЧЯПДДйИщ МіМњРхПЁМ ЙйВюДТ АцПьДТ ОѓИЖГЊ ЕЩБюПф?
УЪКИРкДйПю СњЙЎРЮЕЅ ... РњДТ РЬЗБ СњЙЎРЬ Дѕ ОюЗЦНРДЯДй. ДЉАЁ ЙАОюКУДТЕЅ СІАЁ ДфЧЯСі ИјЧб РЬНДРдДЯДй.
[2020-4-17. ОюДР ПмАњ МБЛ§ДдРЧ ДфКЏ]
КИХыРК АшШЙ ДмАшПЁМ СЄЧЯАд ЕЧАэ МіМњ СпПЁ ЙйВюДТ АцПьДТ 10% СЄЕЕРЮ АЭ ААНРДЯДй.
Tumor location РЬ antrum - lower body ПЁ РЇФЁЧЯИщ B1, midbody ПЁМ mid to high body Ты ЕЧИщ B2, Бз РЇЗЮ АЁИщ total gastrectomy НУЧрЧЯАд ЕЫДЯДй. КИХыРК B1 РЬ АЁДЩЧЯИщ B1 ЧЯАэ РЇФЁАЁ ГєОЦМ B1 РЬ ОШЕЧДТ АцПьПЁ B2 ЧЯДТ АцПьАЁ ИЙСіИИ, С§ЕЕРЧПЁ ЕћЖѓ КЙААц МіМњРК ЙЋСЖАЧ B2 ЧЯДТ КаЕЕ АшНЪДЯДй. С§ЕЕРЧКАЗЮ ЙЎЧеЙцЙ§ МБХУ МБШЃЕЕАЁ СЖБн ДйИЈДЯДй.
[2020-5-21. ОжЕЖРк СњЙЎ]
БГМіДдВВМДТ EndoTODAY КИИИ 4Чќ СјЧрМКРЇОЯПЁМ "РгЛѓЛѓРЬ КИИИ 4Чќ СјЧрМКРЇОЯПЁ ЧеДчЧЯИщ ГЛНУАц СЖСїАЫЛчПЁМ ОЯРЬ ШЎРЮЕЧСі ОЪДѕЖѓЕЕ МіМњРЛ КИГЛАэ РжНРДЯДй"ПЭ ААРЬ ДфКЏ СжНХ АЭРЛ КИОвНРДЯДй.
1) B-IV АЁ РЧНЩЕЧДТ ШЏРкПЁМ СЖСїАЫЛчАЁ negative ЗЮ ГЊПдРЛ ЖЇ, БГМіДдВВМДТ ОюЖЛАд f/uРЛ ЧЯНУДТСіПф?
2) B-IVАЁ РЧНЩЕЧДТ ШЏРкПЁМ multiple site ПЁМ biopsy ИІ ЧЯИщ СЖСїАЫЛчРЧ ОчМКЗќРЬ ПУЖѓАЅСі БУБнЧеДЯДй.
[2020-5-21. РЬСиЧр ДфКЏ]
ПЙ. СпПфЧб СњЙЎРдДЯДй. РЬЙј БтШИПЁ ШЎНЧШї АГГфРЛ РтБт ЙйЖјДЯДй.
1) КИИИ 4Чќ СјЧрМКРЇОЯРЬ РЧНЩЕЧДТ ШЏРкПЁМДТ follow-upРЛ ЧЯИщ ОШ ЕЫДЯДй. ЙйЗЮ АсЗаРЛ ГЛОп ЧеДЯДй. СіБн ДчРх. Follow-upРК КИХы 'Ию Сж ШФ РчАЫ' ШЄРК 'Ию АГПљ ШФ РчАЫ' ШЄРК 'ХѕОр ШФ РчАЫ'РЛ ИЛЧЯДТ АЭРдДЯДй. РЬЗБ РЧЙЬРЧ follow-upРК ИХПь АяЖѕЧеДЯДй. СіБн ДчРх РчАЫЧЯАэ CTИІ ТяОюОп ЧеДЯДй. ПРДУ ДчРх... Ию АГПљ ШФ РчАЫЧЯПЉ peritoneal seedingРЬ РжДТ ЛѓХТЗЮ ЙпАпЕЧИщ АэМвДчЧЯБт НБЛѓРдДЯДй (EndoTODAY Medicolegal risk of biopsy negative Borrmann type IV). РњДТ КИИИ 4ЧќРЬ РЧНЩЕЧОњДТЕЅ СЖСїАЫЛчПЁМ ОЯРЬ ГЊПРСі ОЪОЦ РЧЗкЕШ ШЏРкПЁМ ПмЗЁ ДчРЯ ГЛНУАц АЫЛчИІ ЧЯАэ, ДйРН ГЏ РдПј, Бз ДйРН ГЏ ПмАњ РќАњ, Бз ДйРН ГЏ МіМњЧб АцПьБюСі РжОњНРДЯДй. РЬИЇЧЯПЉ Ultra-super-fast high-speed surgical treatment for biopsy-negative Borrmann type IV gastric cancerРЧ СѕЗЪПДНРДЯДй.^^
Stomach, total gastrectomy:
Advanced gastric carcinoma
1. Location : [1] middle third, [2] upper third, [3] lower third, [4] duodenum, Center at body and circle
2. Gross type : Borrmann type 4
3. Histologic type : tubular adenocarcinoma, poorly (poorly cohesive) differentiated
4. Histologic type by Lauren : diffuse
5. Size : 18x18 cm
6. Depth of invasion : invades serosa (pT4a)
7. Resection margin: free from carcinoma
8. Lymph node metastasis : no metastasis in 41 regional lymph nodes (pN0)
9. Lymphatic invasion : not identified
10. Venous invasion : not identified
11. Perineural invasion : present
12. Peritoneal cytology : negative
13. AJCC stage by 7th edition: pT4a N02) B-IVАЁ РЧНЩЕЧДТ ШЏРкПЁМ multiple siteПЁМ СЖСїАЫЛчИІ ЧЯИщ ОчМКЗќРЬ ПУЖѓАЅСі СњЙЎРЛ СжМЬДТЕЅПф... СЖСїАЫЛч ИЙРЬ ЧЯДТ АЭРК КАЗЮ СпПфЧЯСі ОЪНРДЯДй. ЛчНЧ АХРЧ СпПфЧЯСі ОЪНРДЯДй. Рп ЧЯДТ АЭРЬ СпПфЧеДЯДй. СЖСїАЫЛчРЧ СњРЬ СпПфЧЯСі ОчРК СпПфЧЯСі ОЪНРДЯДй. СЖСїАЫЛч ДыУц ЧЯПЉ ОЯРЬ ГЊПРСі ОЪРИИщ false sense of safetyИИ Л§БщДЯДй. ОЦСж СССі ОЪНРДЯДй. ОШ ЧЯДРДЯИИ ИјЧеДЯДй. ИЙРЬ ЧЯСі ИЖНУАэ Рп ЧЯНЪНУПР.
ЛчНЧ СЖСїАЫЛчДТ БзДйСі СпПфЧЯСі ОЪНРДЯДй. ГЛНУАц РАОШМвАпРЬ ШЮОР СпПфЧеДЯДй. ImpressionРЛ Рп РтДТ АЭРЬ СпПфЧеДЯДй. КИИИ 4ЧќРЛ РЧНЩЧЯДТ АЭРЬ 100Йш, 1000Йш СпПфЧеДЯДй. РЯДм КИИИ 4ЧќРЬ РЧНЩЕЧИщ erosionРЬГЊ ulcerИІ УЃОЦ СЖСїАЫЛчИІ ЧЯНЪНУПР. ПЉБт РњБт ИЗ ЧбДйАэ СЖСїЧаРћРИЗЮ ОЯРЬ ШЎРЮЕЧДТ АЭРК ОЦДеДЯДй.
ОЦЗЁ ШЏРкРЧ СЖСїАЫЛчПЁМ ОЯРЬ ГЊПРСі ОЪОвНРДЯДй. ПЉЗЏКаРК ОюЖЛАд ЧЯНУАкНРДЯБю?
СяНУ ПмАњЗЮ КИГТАэ ОЦЗЁПЭ ААРК АсАњПДНРДЯДй. Тќ ДйЧрНКЗЏПю АцПьРдДЯДй. ПмАњПЁМДТ МіМњ Рќ ГЛНУАц АЫЛчИІ ДйНУ РЧЗкЧЯДТ АцПьАЁ ИЙНРДЯДй. ПмАњ РЧЛч РдРхПЁМ ОЦЙЋЗЁЕЕ СЖСїЧаРћ ШЎСјРЬ РжРИИщ ИЖРНРЬ ЦэЧЯАкСіПф. БзЗЏГЊ ПмАњРЧЛчПЁАд СЖСїАЫЛчПЁМ ОЯРЬ ГЊПРСі ОЪДѕЖѓЕЕ ВР, ВР, ВР МіМњЧиОп ЧбДйАэ АЗТШї СжРхЧиОп ЧеДЯДй. Р§Ды ЙАЗЏМИщ ОШ ЕЫДЯДй.
Stomach, total gastrectomy: Advanced gastric carcinoma
- Histologic type : tubular adenocarcinoma, poorly differentiated
- Depth of invasion : penetrates subserosal connective tissue (pT3)
- Resection margin: free from carcinoma
- Lymph node metastasis : no metastasis in 36 regional lymph nodes (pN0)
- Lymphatic invasion : not identified
- Venous invasion : not identified
- Perineural invasion : present
- Peritoneal cytology : negativeЙАЗа ПмЗЁ СјЗс ШФПЁЕЕ ГѕФЁДТ АцПьАЁ РжСіИИ, screening settingПЁМ КИИИ 4Чќ СјЧрМК РЇОЯРЛ ГѕФЁДТ АцПьДТ СЄИЛ ИЙРЬ АцЧшЧЯПДНРДЯДй. СЖБнИИ ИдОюЕЕ КвЦэЧЯАэ УМСпЕЕ КќСіАэ ЙКАЁ РЇРхАњ СѕММАЁ РжРИИщ ТїКаШї ПмЗЁ СјТћРЛ ЙоОЦОп ЧеДЯДй. БзЗЁМ ОЯРК ОЦДбСі РЧНЩЧЯДТ ЛѓХТПЁМ СЖНЩНКЗДАд ГЛНУАц АЫЛчИІ ЙоОЦОп ЧеДЯДй. БзЗБ СпПфЧб АњСЄРЛ Л§ЗЋЧЯАэ БзГЩ АЧСјРЛ ЙоРИИщ АЧСјПЁМДТ ЙЋСѕЛѓРЛ АЁСЄЧЯБт ЖЇЙЎПЁ КИИИ 4Чќ СјЧрМК РЇОЯРЬ РкВй miss ЕЧДТ АЭ ААНРДЯДй. БйАХДТ ОјНРДЯДй. БзГЩ СІ ДРГІРдДЯДй. БзЗБ АцПьИІ ГЪЙЋ ИЙРЬ КСМ АЁСіАд ЕШ ДРГІРдДЯДй. РЏСѕЛѓ ШЏРкИІ ЙЋСѕЛѓ МКРЮАњ МЏДТ АЭРК ИХПь ГЊЛл РЯРдДЯДй. ИХПь ИХПь ГЊЛл РЯРдДЯДй. МБКА СјЗсМвЖѓЕЕ ЧЪПфЧв АЭ ААНРДЯДй. АЧСјЧЯЗЏ ПРМЬДТЕЅ СѕЛѓРЬ РжРИИщ АЧСјРЛ Иј ЙоАд ЧЯАэ РЯДм ПмЗЁ СјЗс ШФ ЦђАЁИІ ЙоАэ Г ДйРН ГЛНУАц АЫЛчИІ ЙоЕЕЗЯ ЧЯДТ АЭРЬ ПУЙйИЅ СЄУЅ ЙцЧтРдДЯДй. ФкЗЮГЊ МБКА СјЗсМвИИ ЧЪПфЧб АЭ ОЦДеДЯДй. РЇОЯ МБКА СјЗсМвЕЕ ЧЪПфЧв АЭ ААНРДЯДй.
АЫЛч НУАЃЕЕ ЙЎСІРдДЯДй. РЇГЛНУАц УжМв АЫЛчНУАЃРК 5КаРдДЯДй. 1-2КаПЁ ГЁГЊДТ РЇГЛНУАцРЬ ОѓИЖГЊ ИЙРКСі ОЦДТ ЛчЖїРК Дй ОаДЯДй. Бз АњСЄПЁМ КИИИ 4Чќ Дй ГѕФЁДТ АЭРдДЯДй. 5Ка РЬЛѓ АЫЛчЧеНУДй. (EndoTODAY 2013Гт ОюЖВ СњЙЎПЁ ДфЧеДЯДй)
1) РЇОЯРЛ ГѕФЁСі ОЪДТ ГЛНУАц (WORD)
2) Endoscopic diagnosis in Japan (2017)

3) ъжфпРЧ вЎуЪЬ№ђргЈ (PDF) яїаКсњ СЄБиМі
© РЯПјГЛНУАцБГНЧ ЙйИЅГЛНУАцПЌБИМв РЬСиЧр. EndoTODAY Endoscopy Learning Center. Lee Jun Haeng.