 EndoTODAY 내시경 교실
EndoTODAY 내시경 교실
Beginner | ESA | Schedule | OPD
Seminars | Atlas | Recent | Links
존경하는 이진수 원장님의 추천사에서 일부를 옮깁니다. "암은 예방될 수 있으며, 현재의 능력으로도 전체 암 사망의 2/3는 줄일 수 있습니다. 금연과 백신 등으로 암의 1/3은 예방할 수 있으며, 조기 검진과 조기 치료를 통해 암 사망의 1/3은 예방할 수 있고, 나머지 1/3도 완화시킬 수 있습니다."
간혹 이런 질문을 받습니다. "선생님. 매년 검진을 받는데 왜 제가 암에 걸렸을까요? 검진하면 암이 예방되는 것 아닙니까?" 그렇습니다. 의사가 아닌 일반인들은 검진이 암을 예방하는 것으로 착각하는 경우가 많습니다. 사실 매년 위내시경 검사를 받는다고 암이 예방되는 것은 아닙니다. 조기에 진단될 확률이 높아질 뿐입니다. 조기 검진과 조기 치료를 통해 암 사망의 1/3이 예방됩니다. 많다면 많고 적다면 적습니다. 정확한 홍보가 필요한 분야라고 생각합니다.
참고문헌 25쪽에서 옮깁니다. "좋은 기획은 좋은 평가를 가능하게 하며, 좋은 평가는 좋은 기획을 가능하게 한다. 목표를 SMART하게 기술하고 이에 대해 모니터링하는 체계를 기획하면 좋은 평가가 가능해진다." 여기서 SMART는 specific, measurable, appropriate, relevant, time-bound의 약자입니다.
위암에 대한 상부위장관 screening endoscopy의 measurable outcome은 무엇일까요? 위암으로 인한 사망률 감소일까요? 위암 진단 후 치료 성적의 향상일까요? 암은 무조건 발견되어야 하는 것일까요? 발견된 암은 무조건 치료해야 하는 것일까요? 장기 생존은 가능하지만 삶의 질이 떨어질 수 있는 문제는 어떻게 할까요? 고령에서 괜한 암 진단이 가져오는 혼선은 어떻게 할까요? 생각할수록 머리가 아파옵니다.
저는 이렇게 주장합니다. 'Screening endoscopy의 목적은 좋지만 고려해야 할 detail이 많다. 지금이라도 detail하게 고민하자.'
© 2011. 8. 24. 이준행
 2. 위암 screening을 위한 검사법: 'UGIS or EGD' OR 'EGD or UGIS'
2. 위암 screening을 위한 검사법: 'UGIS or EGD' OR 'EGD or UGIS'
암검진 프로그램에서 검사방법의 선택은 무척 중요합니다. 국립암센터의 관련 자료를 보면 5대암 검진 프로그램 중 위암의 검진방법은 '위장조영촬영술 또는 위내시경검사'로 되어 있습니다. 아래 그림을 보십시오.
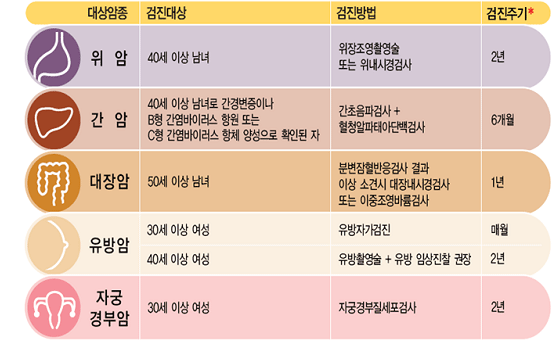
그런데 일전에 소개한 '국가암관리사업 이론과 실제' 85쪽을 보면 '위내시경검사 또는 위장조영촬영'으로 되어 있습니다. 같은가요?
같지만 다르다고 생각합니다. 홈페이지에서는 위장조영촬영이 앞이고 책에서는 위내시경이 앞입니다. 물론 접속사 '또는'이 사용되었으므로 순서는 중요하지 않다고 할 수 있습니다. 그러나 느낌이 다릅니다. 느낌이...
국가암정보센터에서 국가암검진사업을 소개한 자료도 살펴보았습니다. 본인의 희망에 따라 위장조영촬영과 위내시경 중 선택할 수 있다고 되어 있습니다. 그러나 '선택 1'이 위장조영촬영이고 '선택 2'가 위내시경입니다. 아무리 희망에 따른 선택사항이라지만 느낌이 다릅니다. 느낌이...
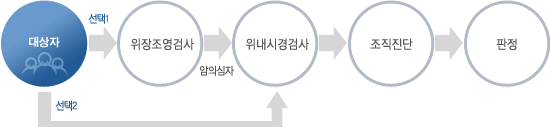
© 2011. 8. 25. 이준행
'국가암관리사업 이론과 실제' 80쪽에서 옮깁니다. "암검진은 크게 집단검진 (organised screening, mass screening, population screening)과 개인검진 (individualized screening, opportunistic screening)으로 구분할 수 있다." 이 중에서 opportunistic screening이라는 용어가 제 관심을 끕니다.
Colorectal cancer screening: opportunistic or organized? (Rabeneck . Can J Gastroenterol 2006;20:249-250)를 소개합니다. 그 일부를 옮깁니다.
질문 (Paul Adams, Editor-in-chief): Can you explain the current practice of opportunistic screening and how it compares with the program that you are proposing?
답변 (Linda Rabeneck): Opportunistic screening is what we are all doing now in Canada. This is completely ad hoc. It depends on either a general practitioner or the patient raising the issue, and because this often is not mentioned during an office visit, screening does not happen. For example, we know that less than 20% of screen-eligible individuals in Ontario are screened, using any method. Organized screening would include, at a minimum, the following:
- invitations to screen targeted at the screen-eligible population;
- information technology infrastructure to support the screening program;
- timely access to screening and follow-up tests (colonoscopy);
- quality assurance (credentialing of endoscopist, measurement of colonoscopy adverse events, measurement of proportion of incomplete colonoscopies, etc); and
- tracking of clinical outcomes (CRC incidence, CRC stage, CRC mortality).
2008년 우리나라 위암 검진권고안 이행 수검률은 53.5%였습니다. 이 중에서 어느 정도가 opportunistic screening인지 명확히 밝힌 자료를 본 적이 없습니다. 다만 '국가암관리사업 이론과 실제'에서 약간의 힌트를 얻을 수 있을 뿐입니다. 87-88쪽에서 옮깁니다.
"2007년 국가암조기검진사업의 경우 전체 대상자의 약 24%, 공단 특정암검사의 경우 약 31%가 암검진사업에 참여하였다. 한편 우리나라 국민의 50.7%는 5대암 검진권고암에 따라 검진을 받고 있는 것으로 조사되었다. 이는 공공검진과 개인검진을 모두 포함한 것으로 2004년 38.8%에 비해 11.9% 포인트가 증가한 수치이다."
© 2011. 8. 26. 이준행
건강검진에 대한 보다 상세한 논의에 앞서 꼭 소개하고 싶은 글이 있습니다. 제목은 건강염려증 사회와 건강검진. 가톨릭의대 인문사회의학과 최보문 교수가 2010년 6월 기고한 내용입니다. 전문을 읽어보시길 권합니다. 바쁘신 분들을 위하여 그 일부를 옮깁니다.

"건강검진이라고 하면, '건강해 보이는 사람 혹은 증상이 없는 사람'에게 일정 수준의 검사들을 시행하는 것이고, 이는 공중보건관리에 유용한 도구이다. 그러나 국민건강을 유지하는데 필요한 도구라고 해서 반드시 윤리적인 것인지에 대해서는 질문해 볼 필요가 있다. 즉 검사가 합당하고 윤리적이기 위해서는 그 결과로 인해 이득을 볼 수 있어야 한다는 전제가 있는가라는 질문이다..... 건강 그 자체가 삶의 목적이 되버렸거나 궁극적으로 지향해야 할 방향과 같이 되버린 것이다. 이 덕목을 지니기 위해서는 생활의 세세한 부분 모든 곳에 눈을 부릅뜨고 있어야 하고, 정기적으로 온몬을 샅샅이 뒤지는 의료소비활동을 하는 것이 건강한 생활방식으로 인식되고 있는 것이다. 가히 온 사회가 건강염려증에 빠져있다고 해도 무방할 정도이다."
그렇습니다. 건강은 행복한 인생의 중요한 요소 중 하나일 뿐입니다. 삶의 유일한 목적은 아닌 것입니다. 건강하지 않아도 행복한 사람은 얼마든지 있습니다. 건강에 대한 관심도 적당해야 합니다.
© 2011. 8. 27. 이준행
 5. Hoerr's law -- it is difficult to make the asymptomatic patient feel better]
5. Hoerr's law -- it is difficult to make the asymptomatic patient feel better]
Screening endoscopy에 대하여 생각하면 Hoerr's law를 떠올리지 않을 수 없습니다. 2011년 6월 5일자 endoTODAY에서 소개한 바 있지만 다시 한번 전문을 옮깁니다 (Am J Surg 1962;103:411). 과잉치료와 과잉진단이 난무하는 어지러운 현실에 경종을 울리는 아름다운 글입니다.

The surgeon is a man of action. By temperament and by training he prefers to serve the sick by operating on them, and he inwardly commiserates with a patient so unfortunate as to have a disease not suited to surgical treatment. Young surgeons, busy mastering the technicalities of the art, are particularly alert to seize every legitimate opportunity to practice technical maneuvers, the more complicated the better.
In an effort to remind my young colleagues, as well as myself, that our goal as physicians is the betterment of the lot of the patient, I have formulated a ten word statement that I have modestly named Hoerr’s Law.
It is difficult to make the asymptomatic patient feel better.
This is not to say that the patient with an asymptomatic cancer will not be helped by having it skillfully removed, even though he will feel no better than he did before the operation. On the other hand, there are patients who have benign surgically correctible conditions of which they are unaware. But surgeons, old and young, should ponder well the possible benefit to the asymptomatic patient before they advise on operation for such abnormalities as a slight bulge in the inguinal area, which may or may not develop into a significant hernia; a fibroid uterus, or a silent, solitary gallstone in a aged person. Operation for such conditions, on occasion, may be best, but its advisability should never be taken as a matter of course.
We should always let our judgments and recommendations be guided by the fact that we operate on patients, not on diseases.
Stanley O. Hoerr, M.D., F.A.C.S.
Department of General Surgery
The Cleveland Clinic Foundation
and The Frank E. Bunts Educational Institute
Cleveland, Ohio
© 2011. 8. 28. 이준행
 6. [2014-11-18] 두가지 중요한 비틀림 (Two important bias)
6. [2014-11-18] 두가지 중요한 비틀림 (Two important bias)
건진에 조금이라도 관심이 있으면 아래 논문을 꼭 읽어보시기를 권한 바 있습니다.
Minsoo Jung. National Cancer Screening Programs and Evidence-Based Healthcare Policy in South Korea. Health Policy (2014)
건강검진에서 발견한 암은 잘 치료되는 것 같고, 오래 사는 것 같다는 느낌을 가진 분들이 많을 것입니다. 그런데 lead time bias와 length time bias라는 두개의 중요한 비틀림이 여러분의 판단을 어렵게 할 것입니다. 위 논문에 두 가지 bias에 대하여 자세한 설명이 있습니다. 하지만 제가 다시 설명해보겠습니다. 중요하니까.
먼저 lead time bias입니다. 예를 들어 건진에서 발견된 암환자의 생존기간이 6년이고, 증상이 발생한 후 외래에서 발견된 암환자의 생존기간이 3년이라고 합시다. 3년이라는 차이가 건진의 효과인지 아니면 단지 몇 년 먼저 발견된 결과인지 구분하기 어렵습니다. 만약 3년이라는 생존기간의 차이가 단지 먼저 발견된 결과일 뿐이라면 먼저 발견할 이유가 없습니다. 병을 모르고 행복하게 살다가 어느 날 증상이 발생한 후 치료해도 결과가 마찬가지라면 먼저 발견할 이유가 없습니다. 이러한 가능성이 lead time bias입니다.
제가 더 중요하게 생각하는 것은 length time bias입니다. 어떤 암은 천천히 자라고 어떤 암은 빨리 자랍니다. 정기적인 검진을 통하여 발견되는 암은 천천히 자라는 암일 확률이 높습니다. 빨리 자라는 암은 아무 때나 증상을 일으킬 것이므로 건진에서 진단될 확률이 낮습니다. 건진에서 발견된 암의 치료성적이 좋은 것은 원래부터 천천히 자라는 암이기 때문일 수 있습니다. 애시당초 좋은 암이 건진에서 진단되기 쉽습니다. 이러한 가능성이 length time bias입니다.
Length time bias를 제 스타일로 다시 그려보면 아래 그림과 같습니다. 우리가 얻은 성적이 lead time bias나 length time bias의 결과는 아니라는 것을 과학적으로 입증할 필요가 있습니다. 좋은 것 같다는 느낌과 정말로 좋은 것은 다를 수 있기 때문입니다.
New Engl J Med에서 bias에 대하여 설명한 부분이 있어서 그림을 옮깁니다.

NEJM (2000) Figure 1. Lead-Time Bias. In the example shown, the diagnosis of disease is made earlier in the screened group, resulting in an apparent increase in survival time (lead-time bias), although the time of death is the same in both groups.
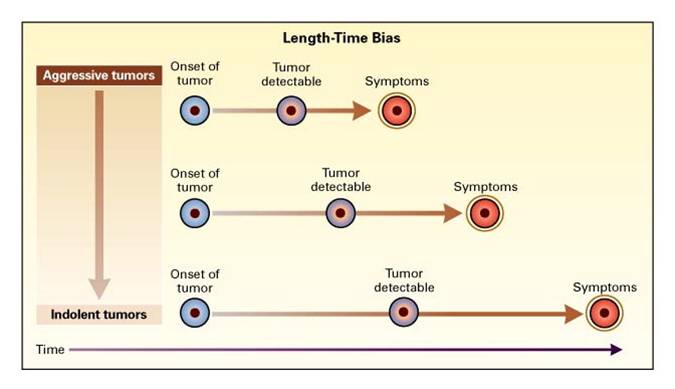
NEJM (2000) Figure 2. Length-Time Bias. The probability of detecting disease is related to the growth rate of the tumor. Aggressive, rapidly growing tumors have a short potential screening period (the interval between possible detection and the occurrence of symptoms). Thus, unless the screening test is repeated frequently, patients with aggressive tumors are more likely to present with symptoms. More slowly growing tumors have a longer potential screening period and are more likely to be detected when they are asymptomatic. As a result, a higher proportion of indolent tumors is found in the screened group, causing an apparent improvement in survival.
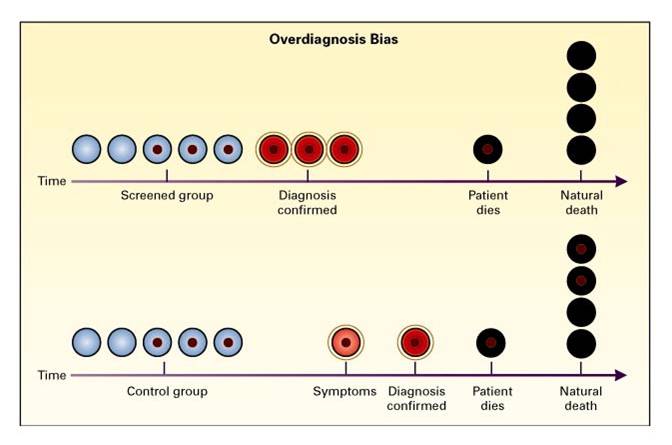
NEJM (2000) Figure 3. Overdiagnosis Bias. Overdiagnosis bias is an extreme form of length-time bias. The detection of very indolent tumors in the screened group produces apparent increases in the number of cases of lung cancer (three in the screened group in the figure and one in the control group) and in survival (two of three patients in the screened group were treated and died of natural causes, without evidence of disease [66 percent survival], and the one patient in the control group did not survive [0 percent survival]), with no effect on mortality (one death from lung cancer in each group). Two patients in the control group died with undiagnosed lung cancer that did not affect their natural life span.
 2016년 1월호 Endoscopy 지에 Do's and don'ts in evaluation of endoscopic screening for gastrointestinal cancers라는 제목의 흥미로운 리뷰가 실렸습니다(Bretthauer M. Endoscopy 2016). 암검진에는 lead time bias와 length time bias가 문제라는 것은 다들 들으셨을 것입니다. 검진에서는 천천히 자라는 암이 진단되고 빨리 자라는 암은 검진으로 진단되지 않을 수 있다는 length time bias를 설명하는것은 쉬운 일이 아니었습니다. 이번 리뷰의 그림은 length time bias을 참 알기 쉽게 보여주고 있습니다. (과장하여 말하면) 꼭 필요한 병은 발견되지 않고 별로 발견하지 않아도 좋을 병만 왕창 발견되는 것이 검진일 수 있습니다. 검진 프로그램을 기획하고 검진의 효과를 홍보할 때 이 점을 간과하지 말아야 합니다.
2016년 1월호 Endoscopy 지에 Do's and don'ts in evaluation of endoscopic screening for gastrointestinal cancers라는 제목의 흥미로운 리뷰가 실렸습니다(Bretthauer M. Endoscopy 2016). 암검진에는 lead time bias와 length time bias가 문제라는 것은 다들 들으셨을 것입니다. 검진에서는 천천히 자라는 암이 진단되고 빨리 자라는 암은 검진으로 진단되지 않을 수 있다는 length time bias를 설명하는것은 쉬운 일이 아니었습니다. 이번 리뷰의 그림은 length time bias을 참 알기 쉽게 보여주고 있습니다. (과장하여 말하면) 꼭 필요한 병은 발견되지 않고 별로 발견하지 않아도 좋을 병만 왕창 발견되는 것이 검진일 수 있습니다. 검진 프로그램을 기획하고 검진의 효과를 홍보할 때 이 점을 간과하지 말아야 합니다.
Survival and lead-time bias in cancer screening. No-screening (upper time line) and screening (lower time line) in identical tumor growth scenarios are compared. In the example shown, there is no net effect of screening (time points of death are similar for screening and no-screening scenarios). The time of start of tumor growth, clinical detection, screening detection, and death are marked on the two timelines. The solid green line illustrates the time without a cancer diagnosis, the dotted green line illustrates the lead time (the individual is living with a cancer diagnosis after screening), and the dotted black line illustrates the time from the clinical diagnosis until death.
Length-time bias in cancer screening. The black arrows represent different tumor growth rates (fast, slow, very slow, nonprogressive). The red arrows represent screening events (time points at which screening is performed). Fast-growing tumors are more likely than slow-growing tumors to become symptomatic and to be diagnosed clinically before or between screening events. Thus, undersampling of fast-growing tumors (worse prognosis) compared with slow-growing tumors (better prognosis) is called the length-time bias.|
 7. [2014-11-19] 세 상황 (Three scenarios)
7. [2014-11-19] 세 상황 (Three scenarios)
암검진을 통하여 얻을 수 있는 최선의 상황은 무엇일까요? 모든 암을 일찍 발견하고 잘 치료하여 다함께 건강하게 장수하는 것입니다. 그런데 상황은 그리 단순하지 않습니다. 암검진을 통하여 얻을 수 있는 득도 있지만 피할 수 없는 실도 있기 때문입니다.
암검진이 가져올 수 있는 상황을 생각해 봅시다. 암을 크게 조기암(early cancer)와 진행암(advanced cancer)으로 나눈 후 조기암은 잘 치료할 수 있고 진행암은 치료하기 어렵다고 가정하였습니다.
1) 상황 1 - 조기암은 늘고 진행암은 줄고, 합은 그대로
가장 이상적인 상황입니다. 암검진을 통하여 조기암은 늘고, 진행암은 줄고, 전체 암환자의 수는 그대로인 경우입니다. 어짜피 암으로 진단될 환자를 일찍 발견하고 일찍 치료하기 때문에 생존기간 연장을 기대할 수 있습니다. 물론 lead time bias를 고려해야 합니다. 일찍 치료한다고 꼭 오래산다는 법은 없으니까요...... 여하튼 최선의 상황입니다.
문제는 이와 같은 최선의 상황은 절대 발생하지 않는다는 것입니다. 암검진을 하면 암으로 진단되는 환자가 늘어납니다. 통상의 상황에서는 발견되지 않을 작은 암들이 무더기로 발견되기 때문입니다. 암검진을 통하여 암을 예방하자는 말은 거짓말입니다. 대장내시경처럼 전암성병소를 발견하여 안전하게 치료할 수 있는 극히 드문 상황에서만 통하는 말이기 때문입니다. 암검진을 하면 암이 많아진다고 보는 편이 낫습니다.
2) 상황 2 - 조기암은 늘고 진행암은 줄지만 그 합도 늘어남
의사들이 기대하는 상황입니다. 암검진을 통하여 조기암은 늘고, 진행암은 줄지만, 전체 암환자의 수가 증가하는 경우입니다. 치료가 어려운 진행암이 감소하여 암사망이 감소할 수 있습니다. 그러나 조기암 때문에 이런 저런 고생을 하는 환자는 많아집니다. 위암 검진이 이와 같은 두번째 상황에 해당한다고 추정됩니다. 자료는 없으므로 그냥 추정입니다. 희망일 수도 있습니다. 아닐 수도 있습니다. 여하튼 연구가 필요합니다.
관건은 전체암의 증가 폭입니다. 진행암이 조금 줄었지만 조기암이 왕창 늘어난다면 암검진의 득과 실을 잘 생각해보아야 합니다. 일단 정확한 자료부터 알아야 할 것입니다. 그런데 자료가 없습니다. 자료가... 없는 것인지 안 보여주는 것인지 알 수 없지만 여하튼 정확한 상황을 알기 어렵습니다.
3) 상황 3 - 조기암은 늘지만 진행암은 그대로
가장 나쁜 경우입니다. 생명을 위협하는 진행암은 발견하지 못하고 조기암만 왕창 발견하는 경우입니다. 암사망률은 감소하지 않고 암치료에 따른 개인적, 사회적 고통만 증가합니다. 물론 엄청많은 비용이 소요됩니다. 필요없는 치료를 하느라 막상 필요한 치료를 못하는 상황에 처할 위험도 있습니다. 갑상선암 검진이 이러한 상황이라고 의심받고 있습니다.
어떤 암검진이 상황 3에 해당한다면 당장 중단되어야 합니다. 생존기간을 증가시키지 못하면서 엄청 많은 사람을 고생시키기 때문입니다. 불필요한 치료를 받다가 사망하는 환자가 나올 수 있습니다. 합병증으로 고생하는 환자가 나올 수 있습니다. 일전에 소개한 허대석 선생님의 경향신문 기고를 일부 옮깁니다.
"암 검진의 목적은 암을 조기에 발견하고 치료하여, 완치율을 높이고 사망률을 감소시키는 것이다. 실제로 자궁경부암, 대장암, 유방암, 위암 등에서는 조기 검진 후 사망률이 감소하기 때문에 선진국에서도 조기검진을 권장하고 있다. 그러나 갑상샘암의 경우, 적극적으로 조기검진과 치료를 해온 한국에서 미세 갑상샘암의 진단이 급격히 증가하면서 수술받은 환자의 완치율은 개선된 것처럼 보이지만, 갑상샘암으로 사망한 국민의 수는 2000년 266명에서 2010년 356명으로 호전되지 않고 있다(통계청). 세계보건기구 자료상 2012년 한국인 갑상샘암의 연령표준화 사망률은 10만명당 0.5명으로 미국(0.3명), 일본(0.4명)과 유사하다."
갑상선암 검진을 했음에도 불구하고 사망률이 줄지 않는다는 점을 지적하고 계십니다. 하나마나가 아니라 안하니만 못하다고 말씀하고 계시는 것입니다. 최근 안형식 교수님께서 New England Journal of Medicine에 기고한 내용도 크게 다르지 않습니다.
건진은 안전해야 합니다. 이에 대하여 국민들이 의심하고 있습니다. 자꾸 언론에 나옵니다. 안전한 건진을 위한 노력이 더욱 필요합니다. 최근 기사 하나 소개합니다. 제목은 '건강검진 수면내시경도 위험'
 10. [2015-10-18. 대한검진의학회 제14차 학술대회 초록집]
10. [2015-10-18. 대한검진의학회 제14차 학술대회 초록집]
개업가 선생님들의 학술 행사인 '대한검진의학회 학술대회'의 초록집을 보았습니다.
1) 인천마음속내과의원 윤익 원장님께서 '위암 검진을 위한 위 내시경 수기'를 쓰셨습니다. 참고문헌에서 http://endotoday.com이 포함되어 있었습니다. 무거운 책임감을 느꼈습니다. 여러 교수님들의 대한소화기내시경학회 세미나 강의록이 인용되고 있었습니다. 강의는 지나가지만 강의록은 남습니다. 내시경 세미나에서는 강의 못지 않게 강의록도 중요한 것 같습니다.
2) 국민건강보험공단 차장님의 '검진 관련 법령 및 고시 위반 사례 분석' 강의록에 황당한 사례들이 소개되었습니다. 창피했습니다. 아무리 상황이 어렵더라도 지킬 것은 지킵시다. 검사 결과 조작이라니......
- XX 병원은 검진 의사가 학회 참가로 출국한 기간 중 의사가 아닌 검진인력(간호사)이 검진을 실시하여 검진비를 환수하고 행정처분 의뢰
- XX 병원 출장 검진 시 의사 1인이 하루 115명에 대해 검진을 실시하여 100명을 초과한 인원에 대한 검진비를 환수하고 행정처분 의뢰
- XX 병원은 대장내시경 장비를 갖추지 않고 분변잠혈검사를 실시하여 해당 검진 700여건에 대한 검진비용을 환수
- XX 병원은 분변잠혈검사 결과 음성을 양성으로 판정하여 불필요한 대장내시경을 100여건 실시한 것으로 확인되어 해당 검진비용을 환수하고 행정처분 의뢰
- XX 병원은 2014년 혈액검사 과정에서 실측정 없이 XX건에 대하여 LDL 콜레스테롤을 실측정하였다고 청구하여 환수조치
핵심을 잘 보고 있는 토론입니다.
수많은 질병을 가진 환자들이 모이는 병원, 그래서 일까요? 멀쩡하던 사람도 병원에 가면 환자가 된다거나 없던 병이 새로 생긴다면서 걱정하는 분들이 많은데요. 너는의사다에서 궁금증을 해결해 드립니다. 리뷰리뷰플러스에서는 천식환자 관리와 치료방법에 대해 알아봤습니다. 함께 들어보시죠~! / / 00:00~00:02 오프닝 / 00:02~00:21 리뷰리뷰플러스 / 00:21~00:49 너는의사다 / 01:49~00:50 클로징
 12. [2015-11-15. 연합뉴스 건강검진은 어떻게 '산업'이 되었나?]
12. [2015-11-15. 연합뉴스 건강검진은 어떻게 '산업'이 되었나?]
우리나라가 한해 건강검진 관련 의료비용으로 최소 8조원에서 최대 18조5천억원을 쓴다는 추정결과가 나왔다. 국내 건강검진 지출비용의 전체 규모를 엿볼 수 있는 추산결과가 나온 것은 처음이다. 2012년 현재 우리나라 사람이 쓴 연간 총 개인의료비가 85조4천억원이라는 점에 비춰볼 때 한해 총 개인의료비의 최대 5분의 1(21.7%)에서 최소 10분의 1(9.3%)을 건강검진 비용으로 사용한 셈이다.
보건의료분야 연구공동체인 시민건강증진연구소(소장 김창엽 서울대 보건대학원 교수)는 15일 '건강검진은 어떻게 '산업'이 되었나?'라는 연구보고서에서 국내에서 한해 건강검진에 사용하는 총 재정규모를 이같이 추산했다. 연구소는 국내 건강검진의 전체 경제적 규모를 가늠하고자 각종 자료를 활용해 국가와 개인, 민간기업·단체 등 크게 세 가지 차원에서 이뤄지는 각종 건강검진에 들어간 비용을 산출했다.
현재 우리나라에서는 보건복지부(건강보험공단), 교육부, 국방부, 지자체 등 국가 차원에서 신생아·영유아 검진, 일반검진, 생애 전환기 검진, 암검진, 노인건강검진, 치매 조기검진, 근로자건강검진, 학생건강검진, 군장병건강검진 등 각종 국가 건강검진사업을 시행하고 있다. 개인차원에서도 본인 부담으로 종합건강검진을 받으며, 민간기업과 단체는 직원과 조직원의 복리후생 차원에서 건강검진을 지원하고 있다.
추산 결과, 한해 국가 건강검진사업으로 나간 비용은 1조924억3천700만원 가량이었다. 또 국민이 개인적으로 건강검진을 받으면서 한해 사용한 금액을 평균 자기부담금과 수검자수를 곱하는 방식으로 계산해보니, 1조1천387억원 정도였다. 연구소는 민간(기업이나 단체) 부문에서 한해 건강검진에 지출한 비용은 연간 최대 1조6천814억원에서 최소 1조391억원으로 추정했다.
연구소는 나아가 '국민보건의료실태조사-의료이용분석' 자료 등을 활용해 건강검진 후 이상소견을 통보받고 정밀검사나 치료를 위해 추가로 의료를 이용하면서 쓴 이른바 '건강검진 유발 의료비용'을 추산했다. 이상소견이 있는 검진자의 추가 의료이용 비율을 40%, 50%, 60%, 70%% 등으로 여러 가정을 두고 계산했을 때, 4조6천억원에서 많게는 14조6천억원으로 나왔다. 연구소는 이런 추산결과들을 바탕으로 건강검진으로 우리나라 사람이 쓴 의료비를 건강검진 자체 비용과 건강검진 유발 의료비용을 합쳐 최대 18조5천억원에서 최소 8조원으로 추정했다.
정부의 암검진 사업이 1년 단위로 시행되다보니 검진이 11월, 12월에 집중되고 있습니다. 연말만 되면 모든 검진 센터 내시경실은 초만원이 됩니다. 평소보다 2배 - 3배 많은 검사가 이뤄지기도 합니다. 검진기관 내시경 의사들은 12월을 '지옥의 검진철'이라고 부릅니다. 과연 제대로 되고 있는지 심히 걱정됩니다. 대학병원도 마찬가지입니다. 12월 1월에 위암환자가 왕창 몰리다보니 대기기간이 엄청 길어집니다.
최근 국민건강보험공단으로부터 암검진 통지서를 받았습니다. 실시기간은 '2016년 12월 31일까지'였습니다. 실시기간이 12월 31일로 찍혀있으니 저 같아도 12월에 검사를 받을 것 같습니다. 그런데 올해는 통지서 뒷면에 '검진시기 안내'라는 것이 있었습니다. 과연 표 하나 보여주면 효과가 있을까요? '지옥의 검진철' 현상이 없어질까요?
정부가 국민을 탓하면 안됩니다. 미루고 미루다 연말에 검진을 찾는 것은 인지상정입니다. '알려주었으니 알아서 한가할 때 가라'는 형식적 정보제공이 아닌 좀 더 근본적인 대책이 필요합니다. 예를 들어 생일 달에 검사를 받도록 권하거나...
 14. 검사가 검사를 낳습니다. 노년이 되면 계속 검사하게 됩니다. 부적절한 검진의 결과이기도 합니다. 암 검진은 암이 있는지 없는지 보면 됩니다. 암 검진 결과는 "암 있음"과 "암 없음"의 이분법으로 결과가 나가면 그만입니다. 추가하려면 "암 의심 병소 혹은 전암성 병소가 있으니 확인바람"을 추가하여 셋중 하나로 결과가 나가면 그만입니다. 그렇지 않으면.... 노년에 불필요한 병원 방문이 많아집니다. 노년이 아니라 청년기부터 병원을 불필요하게 다니는 사람이 너무 많습니다. 과잉 검진의 부작용입니다.
14. 검사가 검사를 낳습니다. 노년이 되면 계속 검사하게 됩니다. 부적절한 검진의 결과이기도 합니다. 암 검진은 암이 있는지 없는지 보면 됩니다. 암 검진 결과는 "암 있음"과 "암 없음"의 이분법으로 결과가 나가면 그만입니다. 추가하려면 "암 의심 병소 혹은 전암성 병소가 있으니 확인바람"을 추가하여 셋중 하나로 결과가 나가면 그만입니다. 그렇지 않으면.... 노년에 불필요한 병원 방문이 많아집니다. 노년이 아니라 청년기부터 병원을 불필요하게 다니는 사람이 너무 많습니다. 과잉 검진의 부작용입니다.
[2014-12-5] 위암 전문의가 왜 다른 암에 관심을 갖는지 질문을 받았습니다. 남의 영역을 엿보는 것에 대한 항의인지는 모르겠지만 (분위기는 좋았습니다), 그런 질문을 받고 보니 제가 무슨 비밀경찰이나 된 것 같은 느낌이었습니다. 사실 '착한 간섭'을 하고 싶었는데...
저는 specialist를 지향하지 않습니다. Specialist 겸 generalist를 지향하고 있습니다. 하나만 고르라면 generalist입니다. 주변에 specialist는 넘치는데 generalist는 거의 없기 때문입니다. 그래서 저는 위암에만 관심이 두지 않고 검진 대상이 되는 여러 암을 기웃거리고 있습니다.
 18. [2018년 6월 23일 한국-몽고 위암 심포지엄] Korean gastric cancer screening program, algorithms and experience (이준행)
18. [2018년 6월 23일 한국-몽고 위암 심포지엄] Korean gastric cancer screening program, algorithms and experience (이준행)
PPT PDF 2.1M (subnote)
몇 개의 질문이 있었습니다.
[2018-6-23 질문] 일본에서는 screening 참여율이 10%인데 반하여 한국에서는 screening 참여율이 45% 이상인 이유는 무엇입니까?
[2018-6-23 이준행 답변] 정부 program 참여율이 45%이지만, 회사 혹은 개인이 지불하는 opportunistic screening도 30% 정도이므로 실제로 위암 검진 참여율은 75%입니다. (1) 역사가 오래되었습니다. (2) 정부에서 강하게 추진하고 있습니다. (3) 국민들에게 홍보가 잘 되어 있습니다.
[2018-6-23 질문] 비용 구조는 어떻게 되어있습니까?
[2018-6-23 이준행 답변] 일반적으로 환자는 약값의 30%를 내지만, 암환자인 경우는 5%를 내고 있습니다. 2018년 시작된 100/100 프로그램에서는 환자가 약값을 내야 하는데 30 US dollar 정도입니다.
[2018-6-23 질문] 검진 내시경의 sensitivity는 어느 정도입니까?
[2018-6-23 이준행 답변] 검진 내시경의 sensitivity를 측정하는 것은 매우 어렵습니다. 75%-85% 정도라는 일본과 한국의 보고가 있습니다만, 검진 내시경을 담당하는 전문가에 의한 내시경 검사의 암진단 sensitivity는 이보다 훨씬 높을 것으로 파악하고 있습니다. 최소한 95%정도 아닌가 생각합니다. 검진 내시경에서는 training, quality control, outcome monitoring이 매우 중요합니다.
[2018-6-23 질문] 한국 정부가 운영하고 있는 검진 프로그램에서 한 예의 위암을 찾기 위하여 어느 정도의 비용이 필요했습니까?
[2018-6-23 이준행 답변] Cost-effectiveness outcomes of the national gastric cancer screening program in South Korea (Asian Pac J Cancer Prev 2013)을 참고하기 바랍니다. 대략 위내시경 500건에 한 명의 위암이 발견됩니다. 진정, 소독, 조직검사, 관리비 등을 제외하고 순수하게 내시경 검사비가 50 US dollar 정도입니다. 단순 계산을 하면 위암 환자 1명을 관리하는데 25,000 USD의 내시경 검사비가 필요합니다.
[2021-6-1] 검진의 혈액검사 관련 여러 이슈가 있습니다.
[2024-11-15]
1) EndoTODAY 암검진 cancer screening
2) 일본검진내시경 개정안 - [2015-8-10. 애독자편지] 내시경 결과지에는 배경 위점막에 대해서 AGML, CAG, MG, NG, HG (hypertrophic), EG (flat vs. raised)만 보고하도록 기준이 바뀌어서, 최근 일본에서는 CSG라고 적으면 게으르고 무식한 의사로 취급받는 분위기까지 조성되고 있다고 합니다.
3) 2018-4-14. Hp 학회 Meet the professor 세션
PPT PDF 3.5M. "건강 검진은 秦始皇의 不老草다"라는 concept로 강의와 토론을 하였습니다. 長壽는 모든 사람의 꿈이지만 永生은 이룰 수 없습니다. 이룰 수 없는 꿈을 향하여 입증되지 않은 일을 하다가는 영생은 커녕 장수에도 지장이 생깁니다. 不老의 꿈을 위하여 아무 풀이나 먹다가는 藥草처럼 생긴 毒草를 먹고 일찍 죽게 될지 모릅니다. 남의 藥草가 내게는 毒草일 수도 있습니다. 중요한 것은 中庸입니다. Balance이지요. 무리한 검진은 생명을 단축시키기 쉽습니다. 삶의 질을 현저히 떨어뜨리기도 합니다. 속도를 줄입시다. 건진 살살합시다. (2018-4-14)
4) 암스트롱 - 건강검진 2022. 삼성서울병원 김태준
© 일원내시경교실 바른내시경연구소 이준행. EndoTODAY Endoscopy Learning Center. Lee Jun Haeng.