 EndoTODAY 내시경 교실
EndoTODAY 내시경 교실
Beginner | ESA | Schedule | OPD
Seminars | Atlas | Recent | Links
 [Gastric cancer 645 - Minute SM invasion and histological heterogeneity]
[Gastric cancer 645 - Minute SM invasion and histological heterogeneity]
001 | 101 | 201 | 301 | 401 | 501 | 601 | 701 | 801 | 901 | 1000
Sometimes, it is difficult to estimate risk of recurrence after ESD for EGC. Submucosal invasion and histological heterogeneity are risk factors of recurrence. When both factors are found in an elderly patient after ESD for EGC in the high body, risk and benefit of additional surgery is not clear. Informed decision by the patient seems to be the only answer.
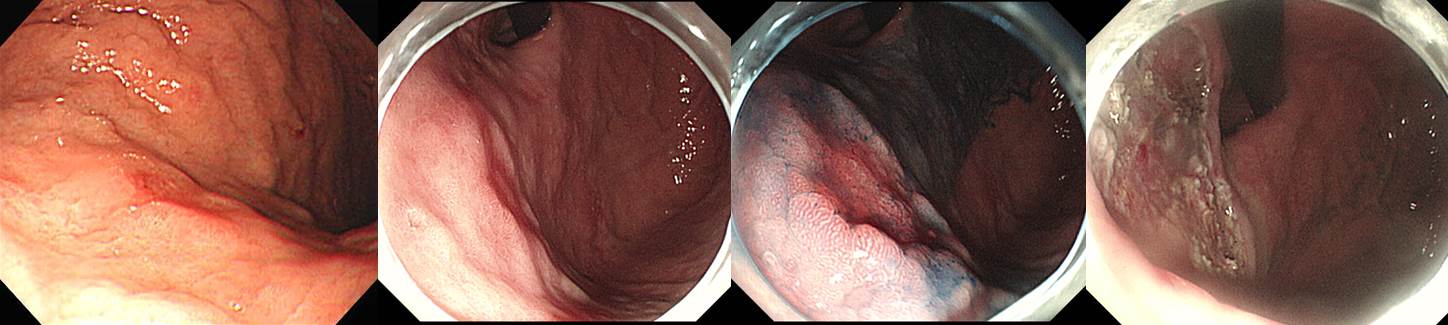
ESD: Early gastric carcinoma
1. Location : high body, posterior wall
2. Gross type : EGC type IIb
3. Histologic type : tubular adenocarcinoma, well differentiated >> tubular adenocarcinoma, poorly differentiated (10%)
4. Histologic type by Lauren : intestinal
5. Size of carcinoma : (1) longest diameter, 12 mm (2) vertical diameter, 8 mm
6. Depth of invasion : invades submucosa, (depth of sm invasion : 150 ㎛) (pT1b)
7. Resection margin : free from carcinoma(N), safety margin : distal 8 mm, proximal 7 mm, anterior 10 mm, posterior 12 mm, deep 400 ㎛
8. Lymphatic invasion : not identified(N)
9. Venous invasion : not identified(N)
10. Perineural invasion : not identified(N)
11. Microscopic ulcer : absent
12. Histologic heterogeneity : present
13. Associated finding : Gastritis cystica profunda
Risk factor가 두 개인데 연세도 고려해야 하고 total gastrectomy가 필요한 점도 고민이 되었습니다. 아래와 같이 설명할 수 밖에 없었습니다.
내시경 시술 후 최종 병리결과를 확인하기 위한 외래 방문입니다. 내시경으로 절제한 조직에 대한 병리결과에서는 세포형, 깊이, 범위, 림프관/혈관 등을 관찰합니다. 최종 결과에 따르면 두 가지 고려해야 할 점이 있는 것으로 나왔습니다.
1. 점막하층 침윤
암이 제1층인 점막층에 국한되어 있지 못하고, 점막하층(위벽 4층 중 제 2층)에 조금 (0.5mm 이하) 침윤되어 있는 것으로 나왔습니다. 확대적응증이라고 부르는 범위에 속하는 상황입니다. 표준적인 적응증을 다소 초과한 상황이라는 의미입니다. 다소 애매한 경우입니다. 수술하지 않고 경과관찰을 하는 경우 재발률은 5-10% 전후로 보고 있습니다. 위내에 재발하는 경우도 있고 드물게 원격 전이를 보이는 경우도 있습니다.
2. 미분화 혼재암
세포형이 내시경치료 전 조직검사와 달리 분화형과 미분화형이 섞인 혼재형으로 나왔습니다. 분화형이 미분화형에 비하여 많았습니다. 내시경 조직검사는 일부만 샘플링하여 얻은 결과이므로 전체를 대변하지 못합니다. 따라서 치료 후 세포형이 달라지는 경우가 간혹 발견됩니다. 미분화 혼재암은 흔하지 않습니다. 원래 미분화 위암은 내시경치료의 전통적인 적응증은 아니므로, 내시경 치료 후 분화형과 미분화형이 섞인 것으로 나오면 어떻게 하는 것이 최선인지 명확하지 않습니다. 과거에는 수술을 권했습니다. 그러나 수술을 해보면 잔류암이 없다고 나오는 분들이 너무 많아서 최근에는 수술보다는 조심스럽게 경과관찰을 권하는 경향(본 병원의 결과는 일본위암학회지에 보고한 바 있습니다. Gastric Cancer 2015;18:618-626). 다 만 환자 수가 많지 않아서 표준화된 통일된 진료 가이드라인은 없습니다. 즉 의사간 의견이 일치되지 않았다는 말씀입니다.
물론 수술을 하게 되면 재발률을 약간 줄일 수 있다는 의견도 있습니다만 수술은 수술입니다. 위를 전부 제거해야 하고 주변 림프절까지 박리하기 때문에 수술에 따른 합병증과 수술 후 삶의 질 저하를 함께 고려해야 합니다. 전신마취의 위험도 무시할 수 없습니다.
이러한 내용을 모두 종합할 때, 즉 수술의 득과 실을 고려할 때 현재 수술이 좋을지 경과관찰이 좋을지 쉽게 단정하기 어려운 정도입니다. 저희는 충분히 설명하고 환자의 의견을 존중한다는 입장입니다. 이런 경우는 보통 생각할 시간을 드리고 있습니다. 1주일 후 외래를 잡아드리겠으니 충분히 생각한 후 의견을 주시기 바랍니다.
1주일 후 경과관찰을 결정하시면 인공 궤양은 다 아물었는지, 잔류병소는 없는지 확인하기 위하여 2-3개월 후 내시경 검사를 하고 있습니다. 퇴원시 이미 예약되어 있을 것입니다. 이후는 3년 동안은 6개월 간격으로, 그 이후는 검사 간격을 조금 늘리고 있습니다. 가급적이면 1년 정도는 본 병원에서 검사받으시기 바랍니다. 그 이후는 원하시면 가까운 의료기관으로 되의뢰 소견서를 작성하여 옮겨드리고 있습니다. 싱겁게 드시고 균형되고 건강한 식생활을 권합니다. 술과 담배는 좋지 않습니다.
보통 2달 정도 약이 필요한데 남은 약은 충분하십니까?
제가 자세히 써 두었으니 의무기록을 복사하여 읽어보시고 가족간 잘 상의하시어 다음 주에 의견을 주시면 좋겠습니다.
계획: 1주일 후 외래
© 일원내시경교실 바른내시경연구소 이준행. EndoTODAY Endoscopy Learning Center. Lee Jun Haeng. (2018-7-24)