 EndoTODAY 내시경 교실
EndoTODAY 내시경 교실
Beginner | ESA | Schedule | OPD
Seminars | Atlas | Recent | Links
 [대장 게실, 급성 게실염, 게실 출혈. Colonic diverticulum, diverticulitis, diverticular bleeding] - 終
[대장 게실, 급성 게실염, 게실 출혈. Colonic diverticulum, diverticulitis, diverticular bleeding] - 終
* 급성게실염의 치료 PDF 8.8M. 2023 IMKASID 가이드라인
1. 대장 게실 - 대장내시경 삽입 과정에서 게실을 주의합시다.
2. 급성 게실염의 임상상 - 게실염 환자 설명서
4. 급성 게실염의 치료 - 게실염 재발이면 꼭 수술을 해야할까?, 젊은 게실염 환자에서 수술이 필요한가?
5. 급성 게실염의 감별진단 - 대장암과 복막수염 (appendagitis)
7. 합병증이 없는 급성 게실염(AUD acute uncomplicated diverticulitis)에서 항생제를 사용하지 말자는 의견에 대하여
8. SUDD와 SCAD (symptomatic uncomplicated diverticular disease and segmental colitis associated with diverticula)
9. 대장 게실 출혈
10. FAQ
11. References

대장암과 구분이 어려운 게실염. Acute diverticulitis mimicking colonic neoplasm. 2025-8-11 EndoTODAY YouTube 강의
JAMA 2025 estimated health care expenditure of more than $6.3 billion/year 를 강조하면서 심하지 않으면 항생제 쓰지 말라고 되어 있으나 (Management of patients with uncomplicated diverticulitis consists of observation with pain management (typically acetaminophen) and dietary modification with a clear liquid diet. Antibiotics should be reserved for patients with systemic symptoms such as ...) 여전히 저는 항생제를 쓰고 싶습니다. 우리나라 일선 현장에서도 거의 항상 항생제가 처방됩니다. 미국 의사에게 물어봐도 대부분 쓴다고 하던데... 여하튼 리뷰/가이드라인과 일선 현장이 전혀 다르게 움직이고 있는 대표적인 분야입니다. 항생제 며칠 쓰는 것이 뭐가 대수라고 should be reserved라는지 이해가 되지 않습니다. 미국 의료비가 너무 비싸기 때문일 것입니다.
 1. 대장 게실. Colonic diverticulum
1. 대장 게실. Colonic diverticulum
위장관 게실은 위장관벽 전층이 삐져나오는 true diverticulum과 점막층만 삐져나오는 pseudodiverticulum으로 나뉩니다. 보통은 pseudodiverticulum입니다.
Sigmoid diverticulosis
Pseudodiverticulum은 vasa recti가 고유근층을 뚫고 들어가는 부위에서 발생합니다. 즉 mesenteric taenia의 양쪽에서 발생합니다. 아래 그림에서 알 수 있듯이 diverticulum 점막 바로 아래에 vasa recti라는 혈관이 위치하므로 간혹 출혈이 발생할 수 있는 것입니다.
Diverticula develop on either side of the mesenteric taenia and on the mesenteric side of the antimesenteric taenia, the taenia omentalis (TO), and taenia libera (TL). These are the sites (arrows) where the vasa recta perforate the muscularis propria and penetrate the submucosa (inset).
대장내시경 삽입 도중 게실(특히 S-colon diverticulum)과 대장 lumen을 구분하지 못하고 강하게 밀어넣으면 천공이 발생할 수 있습니다.
S-colon에 많은 게실이 있던 증례입니다. S-colon 영역에 구슬과 같은 대변이 있었는데 일부는 lumen에서 구르고 있었고 일부는 S-colon에 박혀 있었습니다. Diverticular opening과 대변때문에 대장 lumen을 구분하기가 쉽지 않았습니다. 조심조심 lumen을 찾고 blind하게 밀지 않는 수 밖에 없습니다.
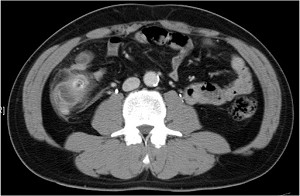
대장 게실이 CT에서 우연히 발견되는 수도 있습니다.
게실의 임상양상은 다양합니다. Harrison 17판(2008년)에는 아래와 같은 표가 있습니다. Uncomplicated가 많고 complicated는 소수입니다.
| Presentation of diverticular disease |
|
Uncomplicated diverticular disease - 75%
- abdominal pain - fever - leukocytosis - anorexia/obstipation Complicated diverticular disease - 25% - abscess 16% - perforation 10% - stricture 5% - fistula 2% |
Perforated diverticular disease는 Hinchey classification으로 분류합니다. Fistula가 발생하기도 합니다. 방광과 연결되면 pneumaturia가 발생할 수도 있다는데... 저는 본 적이 없습니다.
| Hinchey classification of colonic diverticular perforation (Sleisenger 8판) |
| Stage I - Confined pericolic abscess
Stage II - Distant abscess (retroperitoneal or pelvic) Stage III - Generalized peritonitis due to rupture of a pericolic or pelvic abscess (noncommunicating with the colonic lumen because of obliteration of the diverticular neck by inflammation) Stage IV - Fecal peritonitis due to free perforation of a diverticulum (communicating with the colonic lumen) |
The Hinchey classification for acute diverticulitis (anywhere along the bowel, not just the colon) has been variously adapted and modified since its original description, and is useful not only in academia but also in outlining successive stages of severity. Adoption and utility of the various modified classifications is variable, and some aspects of diverticular disease such as fistula formation or obstruction are not addressed by most classifications.
[게실염 환자 설명서]
게실염의 증상은 충수돌기염과 비슷합니다. 그러나 대부분 수술하지 않는 병이므로 환자로서는 이해하기 어려울 수 있습니다. 몇 주 후 반드시 대장내시경 (혹은 barium enema) 검사를 받아야 한다는 점도 의아해 할 수 있습니다.
저는 환자와 보호자를 위하여 설명자료를 만들었습니다. 필요할 때마다 한장씩 출력하여 사용하고 있습니다. 응급실에 누워계신 환자들에게 이 자료를 드리면서 설명하면 대부분 무척 좋아들 하십니다.
[급성게실염 CT 소견]
CT소견은 Sleisenger 8판 (2006)쪽에서 옮깁니다. "CT criteria for diverticulitis include the presence of diverticula with pericolic infiltration of fatty tissue (often appearing as fat "stranding"), colonic wall thickening, and abscess formation. The earliest large series of CT findings in diverticulitis reported the finding of pericolic fat inflammation in 98%, diverticula in 84%, a colonic wall thickness greater than 4 mm in 70%, and an abscess in 35%." 아래 사진에서 확인할 수 있습니다.
서양 게실염은 좌측에 많지만 우리나라 게실염은 우측에 많습니다. 저는 좌측 게실염을 단 한번밖에 경험해 보지 못했습니다 (아래 사진).
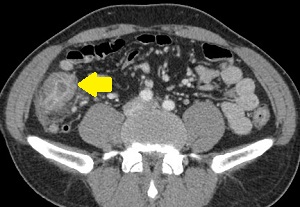
급성게실염 환자의 CT에서 diverticulolith (아래 그림 화살표)를 발견한 경우도 있었습니다. 이 돌이 게실염을 일으켰는지는 명확하지 않지만 그래도 흥미로운 소견입니다.
[급성 게실염 내시경 소견]
급성 게실염에서는 합병증의 위험때문에 가급적 내시경을 피합니다. 그러나 우연히 내시경을 하게 되는 수가 있습니다. 아래 사진의 예에서는 발적이 심하고 pus가 나오는 양상이었습니다.
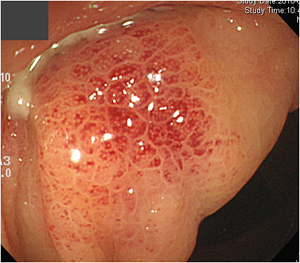
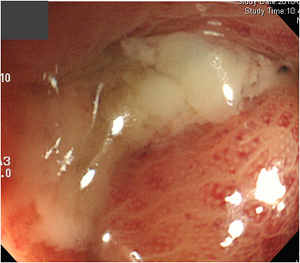
[2013-4-22. 애독자 질문]
교수님. 질문이 있습니다..^^ Diverticulitis로 치료받았고 임상적 소견이나 CT소견이나 모두 diverticulitis였는데 6주 후 대장내시경에서 diverticulum이 전혀 보이지 않았습니다. 어떻게 된 일인지.. 환자에게는 어떻게 설명해야 할지 궁금합니다. CT소견이 false positive 였던건지 아니면 colono에서 miss 된건지.. 아니면 정말 있다가 없어질 수 있는지요.
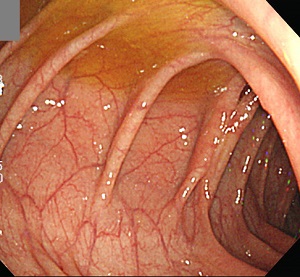
[2013-4-22. 이준행 답변]
좋은 질문입니다. Colonoscopy는 diverticulum 자체를 발견하는데 썩 좋은 검사는 아닙니다. 그러나 diverticulitis와 감별이 필요한 질병을 발견하는데는 무척 유용합니다. 만약 임상적 diverticulitis 후 대장내시경에서 diverticulum이 없다면 다음 세 가지 경우 중 하나일 것입니다.
(1) 대장내시경에서 있는 diverticulum을 발견하지 못한 경우입니다. 검사의 한계 때문에 어쩔 수 없는 일이고 이는 어느 정도 예상되는 일입니다.
(2) Diverticulum이 딱 하나 있었고 이것이 천공되면서 diverticulitis가 왔고 치료과정에서 healing 되었다. 물론 추정입니다. 증거는 없습니다.
(3) Diverticulitis이 아니었을 수 있습니다. 예를 들어 epiploic appendagitis, infectious colitis 혹은 mesenteric lymphadenitis와 감별이 어려웠던 경우입니다.
이 중에서 epiploic appendagitis에 대해서는 익숙하지 않은 분이 많을 것 같습니다. 여기를 눌러 공부하시기 바랍니다.
[급성 게실염 후 대장조영술 소견]
게실염 급성기가 지나면 진단을 확인하고 다른 질환을 배제하기 위하여 대장내시경이나 barium enema를 하는 것이 좋습니다. 2008년 Harrison 교과서에서는 다음과 같이 씌여 있습니다.
"A barium enema or colonoscopy should be performed ~6 weeks after an attack of diverticular disease."
필자는 보통 2달 무렵 대장내시경을 합니다. 과거에는 barium enema를 하였지만 별로 잇점이 없다고 생각하여 대장내시경으로 바꾸었습니다.
합병증이 없는 게실염은 항생제 반응이 좋습니다. 2-3일 사이에 증상이 현저히 호전되면 식이를 시작해도 좋습니다.
간혹 며칠 기다렸으나 증세가 호전되지 않는 경우가 있습니다. 항생제를 바꾸면 좋아지기도 합니다. 이런 전략으로 성공한 예입니다.
항생제를 변경한 후 호전된 게실염
Sleisenger 8판에는 이렇게 씌여 있습니다. Antibiotic treatment should be continued for 7 to 10 days. 제 환자들은 보통 4-5일 입원합니다. 퇴원시 1주 분량의 항생제를 처방합니다. 따라서 도합 10-12일 정도 항생제를 쓰는 셈입니다. 약간 많다고 할 수 있는 수준입니다.
간혹 약을 끊은 후 수 일 혹은 수 주 내로 재발하는 경우가 있습니다. 이 경우 처음 사용하였던 항생제를 보다 오랜 기간 사용하면 좋아지기도 합니다. 이런 전략으로 성공한 예입니다.
퇴원 후 약을 끊고 수일 후 증상재발로 입원한 게실염
[게실염 재발이면 꼭 수술을 해야할까?]
서양에서 내과적으로 치료한 게실염의 재발률은 7-45%이며, 이 중 절반은 1년 이내에 발생합니다 (8판 Sleisenger). 첫번째 게실염보다 재발의 경우 내과치료에 반응할 확률이 낮고 사망률이 높습니다.
게실염 재발은 반드시 수술해야 한다는 주장도 있습니다. 그러나 몇 번째 재발에서 수술을 해야 하는지 논란입니다. 8판 Sleisenger (2006)에서는 다음과 같이 씌여 있습니다.
"Elective resection generally is recommended after two attacks of uncomplicated diverticulitis, although this recommendation is now being challenged, many experts preferring to wait for two or more attacks before advising surgery."
서양과 동양의 재발률 차이에 대한 엄밀한 비교연구는 없습니다. 그러나 우리나라 게실염 환자의 재발률은 서양보다 훨씬 낮습니다. 중증도도 덜합니다. 동양에선 우측 게실염이 많습니다. 우측 게실염은 좌측 게실염에 비하여 처음이나 재발 모두에서 내과치료에 잘 반응합니다 (Komuta. 2004). 따라서 게실염이 두 번 발생하였다는 이유만으로 우리 환자들을 수술장으로 보낼 이유는 없다고 생각합니다.
저는 아직까지 두 번 재발하였다는 이유로 환자를 외과로 보낸 기억이 없습니다.
두번째 게실염으로 IV 항생제로 치료
게실염의 병력이 여러번 있었던 지인께서 하복부가 과거와 동일하게 아프다고 스스로 게실염 재발을 진단하여 어떻게 하면 좋겠는지 문의 전화를 받은 적이 있습니다. 며칠 동안 soft diet를 하고 경구 항생제를 먹도록 하였는데 호전되었다고 감사하다는 전화가 왔습니다. 경한 게실염 재발은 경구 항생제로 치료할 수 있습니다.
드물게 젊은 환자가 너무 잦은 재발로 수술을 권유받는 경우가 있습니다. Cecum 근처의 게실염 반복 재발로 의뢰된 환자입니다. 게실이 다발성이므로 수술 범위를 정하기 어렵기 때문에 대장내시경을 하면서 가장 distal에 위치한 게실보다 약간 distal에 marking을 하였습니다.
[젊은 게실염 환자에서 수술이 필요한가?]
젊은 환자의 게실염은 곧바로 수술한다고 배웠습니다. 책에 그렇게 씌였기 때문입니다. 그러나 아무도 그렇게 하지 않습니다. 왜일까요?
이유는 두 가지라고 생각합니다. (1) 우리나라에는 우측게실염이 많은데 이 경우 재발률이 낮습니다 (2) 단지 젊은 환자의 좌측게실염이라고 곧바로 수술을 권해야 하는지 논란이 있습니다.
16판 Harrison (2004년)까지는 이렇게 씌여 있었습니다. "Patients under age 40 should undergo surgical excision following the first episode of documented diverticultitis." 즉 첫 attack이라도 수술하라는 것이었습니다.
17판 Harrison (2008년)부터는 논조가 바뀌었습니다. "Younger patients may experience a more aggressive form of the disease; therefore, waiting beyond two attacks is no recommended." 즉 두번째 attack에서 수술하라는 것으로 바뀌었습니다.
8판 Sleisenger (2006년)에는 이렇게 씌여 있습니다. "When patients with acute diverticulitis are managed nonoperatively, youth is an independent risk factor for poor outcome in subsequent course, possibly due to delay in diagnosis. For these reasons, some authors advocate elective segmental colectomy in a healthy young person after one well-documented episode of diverticulitis, others have questioned this approach." 즉 논란이 있다는 것입니다.
제가 보기에는 complicated diverticulitis가 되기 전까지는 몇 번의 attack이 있더라도 일단 항생제로 치료하는 것이 좋을 것 같습니다. 우리나라에서 게실염 재발로 수술한 예는 매우 드물기 때문입니다.
항생제로 치료한 게실염 재발
[대장암]
RUQ pain,fever로 타병원 응급실을 통하여 입원하였고 당시 검사소견은 다음과 같았습니다. CBC : WBC 16500, CRP : 111 CEA : 5.8, AP CT : r/o diverticulitis. 금식과 항생제 투여 등으로 치료하였으나 증상의 호전이 없어 전원되었으며 최종적으로 right side colon의 adenocarcinoma로 진단되었습니다.
게실염 환자에서 염증이 심할 때에는 대장내시경 검사가 위험하다는 인식이 팽배해 있지만, 다른 감염성 질환에서의 대장내시경 경험으로 미루어볼 때 실상 그 위험성이 대단히 큰 것은 아닙니다. 임상상과 CT 소견으로 전형적 게실염이라 판단되면 대장내시경 검사를 서두를 필요는 없습니다. 그러나 게실염 impression하에 금식을 하고 항생제를 투여하였으나 뚜렷한 증세의 호전이 없으면 즉시 대장내시경 검사를 시행하는 것이 좋습니다. 설혹 항생제 등의 내과적 치료에 좋은 반응을 보여 퇴원을 하였더라고 짧은 시간 (4-8주) 내에 대장 내시경 또는 barium enema를 시행하여 악성질환이 아닌지 감별해야 합니다. 둘 중 하나를 고르라면... 물론 대장내시경이 더 좋습니다.
또 다른 환자입니다. 하복부 통증으로 응급실 내원하였고 기본 검사 후 diverticulitis with abscess formation 이라는 impression으로 입원하셨습니다. 입원 후 다시 한번 CT를 판독하였고 대장암이 의심되어 즉시 수술을 하였습니다.
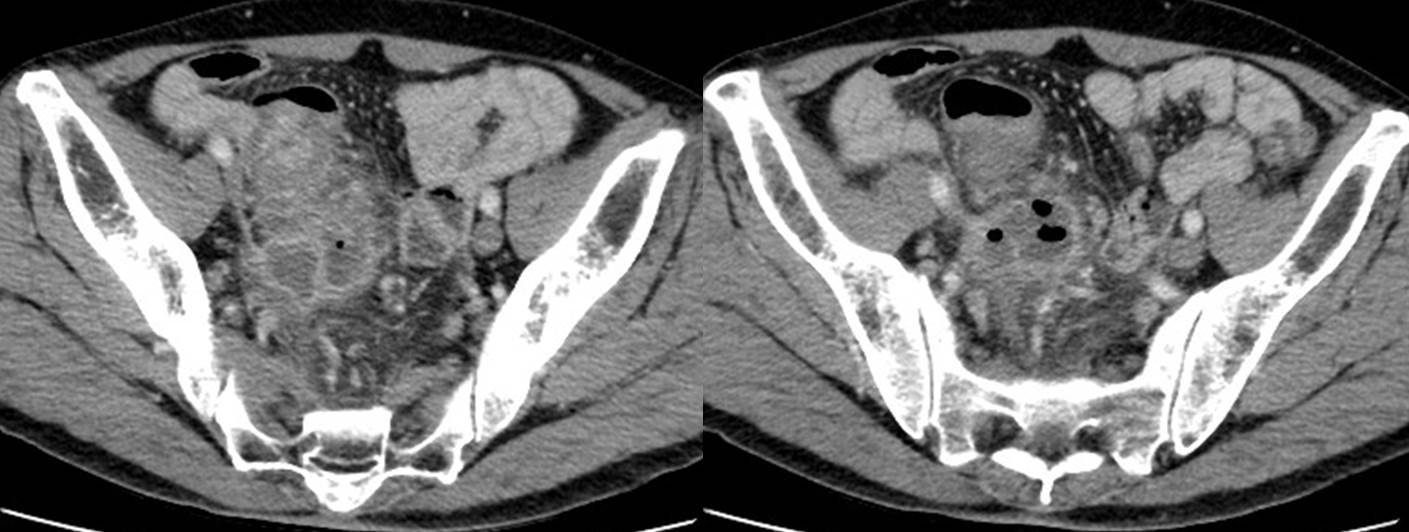
Sigmoid colon, appendix, and small intestine, Hartmann operation: Adenocarcinoma, well differentiated
1. Location: rectosigmoid junction
2. Gross type: ulcerofungating
3. Size: 7x3 cm
4. Depth of invasion: penetrates visceral peritoneum(pT4a)
5. Resection margin: free from carcinoma, safety margin: proximal, 21 cm ; distal, 14 cm ; circumferential, >10.0 mm
6. Regional lymph node metastasis : Metastasis to 2 out of 24 regional lymph nodes(pN1b)
7. Lymphatic invasion: present
8. Venous invasion: not identified
9. Perineural invasion: not identified
10. Tumor budding : negative
11. Micropapillary component: no
12. Tumor border: infiltrative
13. Pathologic staging: pT4a N1b
실력있는 영상의학과 의사와 함께 일한다는 것은 큰 행운입니다.
[Appendagitis. 복막수염]
Primary epiploic appendagitis(원발성 복막수염)은 대장벽에 달리 epiploic appendage(복막수)의 원인 미상의 염전이나 허혈에 의하여 통증이 발생하는 질환입니다. 저절로 좋아지는 병이므로 항생제나 수술 등 특별한 치료가 필요없습니다. 아주 간혹 진통제만 쓰면 됩니다.
CT에서 보이는 정상 appendage
임상 양상만으로는 급성 충수돌기염이나 게실염과 비슷하여 감별이 어렵습니다. 과거에는 간혹 appendagitis를 급성 충수돌기염이나 게실염을 오인하여 수술하는 경우도 있었습니다. 그러나 최근에는 경험있는 영상의학과 의사가 초음파나 CT통하여 진단할 수 있습니다. 대장의 장막과 연결되어 있고 1-2mm 두께의 고음영 선으로 쌓인 둥근 지방종괴로 관찰됩니다. 병변의 중심에 긴 선형의 혹은 경계가 분명하지 않은 고음영 부위가 동반됩니다.
[참고자료]
내과의사인 저는 게실염 수술에 대하여 잘 모릅니다. 다만 내과쪽 교과서에서 일부를 옮길 뿐입니다. 대부분 sigmoid diverticulitis에 대한 내용이었습니다.
Hartmann 수술이 무엇인지 아십니까? 병변을 절제한 후 one stage로 수술을 마칠 수 없는 경우, 즉 immediate anastomosis를 할 수 없는 경우에 rectal stump를 닫아주고 proximal colostomy를 만드는 수술입니다. 아래 table에 언급된 것처럼 심한 게실염의 수술에 많이 쓰였던 모양입니다. 최근에는 항생제를 사용하여 염증을 축소시킨 후 one stage로 수술을 마치는 경우가 많습니다. Harrison 16판(2004년)과 17판(2005년)에 계속 실리고 있는 table 하나를 소개합니다.
| Outcome following surgical therapy for complicated diverticular disease |
| - Hinchy stage I: resection with primary anastomosis without diverting stoma (morbidity 20%)
- Hinchy stage II: resection with primary anastomosis +/- diversion (morbidity 30%) - Hinchy stage III: Hartmann's procedure vs. diverting colostomy and omental pedal graft (0 vs. 6% mortality) - Hinchy stage IV: Hartmann's procedure vs. diverting colostomy and omental pedicle graft (6 vs. 2% mortality) |
수술 후 재발이 가능합니다. Sleigenger 8판 (2006년) 2621 쪽에서 옮깁니다. "10% of patients will have symptomatic recurrent diverticulitis after surgical resection, and reoperation may be required in 2% to 3%. In patients undergoing resection for diverticulitis, higher recurrence rates occur when the sigmoid colon is used for the distal resection margin, rather than the rectum. Therefore, its is recommended to resect the entire distal colon whenever possible, forming the distal anastomosis with the proximal rectum and the proximal anastomosis with a noninflammed, non-diverticular-bearing portion of the colon"
이를 다시 풀어보면... 게실을 모두 제거하는 것만이 능사는 아닙니다. 모든 게실을 제거하는 것은 당연한 일이고 아울러 향후 게실이 발생할 수 있는 distal colon을 없애야만 뿌리를 뽑을 수 있습니다.
 7. 합병증이 없는 급성 게실염(AUD acute uncomplicated diverticulitis)에서 항생제를 사용하지 말자는 의견에 대하여
7. 합병증이 없는 급성 게실염(AUD acute uncomplicated diverticulitis)에서 항생제를 사용하지 말자는 의견에 대하여
합병증이 없는 급성 게실염(AUD; acute uncomplicated diverticulitis)은 진단과 치료가 단순명료한 병으로 간주되어 왔습니다. Editorial (Antibiotics for AUD: Time for a paradigm change?)의 표현을 옮기면 "첫달 인턴도 안다(even a fresh-faced July intern knows)"고 할 정도입니다. CT로 진단하고 항생제를 쓰면 그만이었습니다. 2013년 대한내과학회지 종설에서도 항생제 치료는 기본이었습니다.
그런데 2015년 미국 소화기학회 가이드라인에서는 항생제를 항상 쓰는 것(routinely)이 아니라 선택적으로(selectively) 쓰도록 권하고 있습니다. 즉 상황에 따라서 급성 게실염 환자에서 항생제를 쓰지 않을 수도 있다는 것입니다. Editorial에서 paradigm change를 언급한 것도 과장이 아닙니다. 덴마크, 네덜란드, 이탈리아, 독일 등은 이미 항생제를 쓰지 않을 수 있다는 가이드라인을 냈다고 합니다.
항생제 이전 시대의 급성 게실염은 매우 심각한 질병으로 사망률도 높았습니다. 항생제를 사용한 이후로 급성 게실염은 잘 치료할 수 있는 병이 되었습니다. 그런데 갑자기 항생제를 쓰지 않아도 좋은 급성 게실염이 있다니 혼란스러울 수 밖에 없습니다. 분명 subgroup이 있을 것인데 잘 알려져 있지 않습니다. Editorial의 결론도 애매하기 그지 없습니다. 다소 비겁한 결론이기도 합니다. 의사가 결정해야 할 몫을 환자에게 떠 넘기고 있으니까요.
One could appropriately, and in good conscience, withhold antibiotics and ensure close follow-up of their patient. Anotherprovidermight insteadrationally choose to prescribe antibiotics, arguing that the trials to date are low quality and our decades of experience treating patients with antibiotics and obtaining good outcomes are truly the best evidence to date. For those torn between these 2 alternatives, it might be best to lay out the facts as we understand them and allow the patient a role in this decision."
실제로 항생제를 쓰지 않고 좋아지는 게실염이 있기는 합니다. 다른 병으로 정기적으로 CT를 찍는 분입니다. CT는 S 결장 게실염 소견이었습니다. CT 검사 1주일 후쯤 외래에 오셨습니다. 게실염으로 항생제를 드셨던 병력이 있었습니다. CT 검사 전 며칠간 하복부가 아팠고 약간 좋아진 상태에서 CT를 찍었고 외래 방문 시는 다 좋아진 상황이었습니다. 특별한 약은 드시지 않았다고 합니다.
저는 당분간 항생제를 사용하려고 합니다. 다만 중증 환자가 아니면 과거보다 조금 약하게, 조금 짧게 써볼까 합니다.
급성 게실염 환자 치료의 또 다른 이슈는 '대장내시경 검사를 꼭 해야 하는가?'입니다. 작년에 김영호 교수님께서는 대장내시경을 하지 않아도 좋을 것 같다는 논문을 발표하신 바 있습니다 (Kim MJ. Intest Res2014).
그러나 2015년 미국 가이드라인은 아직도 대장내시경을 하도록 권하고 있습니다. 저는 지금처럼 대장내시경 검사를 계속 추천할까 합니다. 보통 퇴원 2달 후에 하고 있습니다.
2018년 3월 Gut Liver에 실린 리뷰에서도 게실염 이후 대장내시경을 하도록 권하고 있습니다.
아스피린을 쓰지 말도록 권할 필요는 없으나 다른 NSAID는 가급적 쓰지 않도록 권하는 것이 좋을 것 같습니다. Probiotics는 쓰지 말라고 하네요. 아래를 참고하시기 바랍니다.
[2015-12-20. 전문가 (서울대병원 천재영) comment]
유럽과 미국 가이드라인에서, uncomplicated AUD 환자에서 not routinely 또는 selectively 항생제를 투여할 것을 권고하게 된 2개의 RCT를 리뷰해봤습니다. 한 연구는 네덜란드에서 진행된 연구인데 초록 이후 논문으로 발표되지 않았습니다.
다른 한 연구는 스웨덴, 아이슬란드에서 uncomplicated AUD 입원환자 669명에게 IV 항생제와 placebo를 1:1로 비교하여 합병증 발생 및 재원기간을 비교하였는데 양 군의 차이가 없었습니다. 그러나 이미 연구 등록 전에 항생제를 투여 중인 환자들이 제외되어 상대적으로 경증의 환자만 참여하게 되는 selection bias가 발생했을텐데 몇 명이나 제외되었는지 언급이 없습니다. 또한, 항생제를 투여하지 않은 그룹의 약 3%는 임상적 악화로 항생제 투여가 필요했다고 합니다. 비록 통계적인 의미는 없지만 천공, 농양 등 합병증 발생률도 항생제를 투여하지 않은 그룹이 약 2배 높았습니다 (1.9% vs. 1%). 결국 AGA 가이드라인 집필진은 두 RCT의 근거 수준을 "low"로 판단했습니다.
이미 역사적으로 항생제 도입과 함께 급격한 AUD의 예후가 향상되는 '가장 확실한 역학적인 근거'를 경험한 이상, 현재로서는 uncomplicated AUD 환자에서 항생제를 처방하지 않을 이유는 없다고 봅니다. 다만, uncomplicated AUD는 우려하는 것보다 훨씬 예후가 좋고 치료가 잘 되기 때문에, 장기간 항생제 투여에 따른 문제가 발생할 가능성(항생제 내성, C. difficile 감염 등)에 대해서 경각심을 가지고, 불필요한 항생제 처방을 최소화하도록 노력해야 하겠습니다.
[2025 JAMA review]
EndoTODAY 의견: 이 리뷰에서는 estimated health care expenditure of more than $6.3 billion/year 를 강조하면서 심하지 않으면 항생제 쓰지 말라고 되어 있으나 (Management of patients with uncomplicated diverticulitis consists of observation with pain management (typically acetaminophen) and dietary modification with a clear liquid diet. Antibiotics should be reserved for patients with systemic symptoms such as ...) 여전히 저는 항생제를 쓰고 싶습니다. 우리나라 일선 현장에서도 거의 항상 항생제가 처방됩니다. 미국 의사에게 물어봐도 대부분 쓴다고 하던데... 여하튼 리뷰/가이드라인과 일선 현장이 전혀 다르게 움직이고 있는 대표적인 분야입니다. 항생제 며칠 쓰는 것이 뭐가 대수라고 should be reserved라는지 이해가 되지 않습니다. 미국 의료비가 너무 비싸기 때문일 것입니다.
 8. SUDD (symptomatic uncomplicated diverticular disease) and SCAD (segmental colitis associated with diverticula)
8. SUDD (symptomatic uncomplicated diverticular disease) and SCAD (segmental colitis associated with diverticula)
2013년 4월 대한소화기학회 PG 코스에서 게실 질환에 대한 최근의 개념변화에 대한 강의를 흥미롭게 들었습니다. Diverticular disease as a chronic illness: evolving epidemiologic and clinical insights라는 리뷰에서 비슷한 내용이 있어 이를 소개합니다.
Diverticulum을 가진 환자는 diverticulitis attack이 없어도 삶의 질이 떨어집니다. 이런 개념이 symptomatic uncomplicated diverticular disease (SUDD)로 명명된 것 같습니다. 게실에 대한 전통적인 설명, 즉 약한 부분이 삐져나가고 돌같은 것에 의해 막히면 게실염이 된다는 해부학적 설명은 점차 설득력을 잃어가고 있습니다. 대신 low grade inflammation, sensory-motor nerve damage, dysbiosis 등을 동반한 irritable bowel syndrome과 비슷한 질환으로 이해되고 있습니다.
SCAD (segmental colitis associated with diverticula)라는 묘한 이름도 있습니다. 게실 주변의 일부만 segmental하게 IBD와 비슷한 모습을 보이는 상황을 말합니다. 리뷰에는 이런 기술도 있습니다."Case series reveal that in a small subset of patients (~10%), SCAD evolves into frank IBD, suggesting that SCAD may be a forme fruste of IBD. SCAD in perhaps the most powerful example that inflammation and diverticulosis can go hand-in-hand, and that traditional explanations for diverticular disease involving local trauma and obstruction are probably insufficient."
Diverticulosis에 대한 이해가 이렇게 변경되면서 치료방향도 영향을 받는 모양입니다. 치료 부분은 이런 내용이 포함되어 있습니다.
1) fiber supplementation
2) mesalamine (5-ASA)
3) rifaximin
4) probiotics
게실 출혈에서 가장 어려운 점은 다발성 게실 중 어디에서 출혈을 하였는지 알 수 없다는 점입니다. 이 때문에 반복 검사를 하는 경우가 흔합니다. 경우에 따라서는 공기를 주입하지 않고 물을 넣어서 관찰할 수 있습니다 (한 교수님의 Facebook posting capture).
대장에 다발성 게실이 있었지만 출혈 병소는 terminal ileum 게실이었던 경우. Clip으로 지혈술 시행.
[2017-6-12. 애독자 질문]
게실 출혈에서 대한 질문입니다. (1) 대장 게실은 pseudodiverticulum이라 출혈부 하단에 근육층이 없어서 injection therapy, coagulation therapy, band ligation 등에서 천공이 발생되지 않을까 걱정입니다. (2) Clipping은 어디를 묶는다는 것입니까?
[2017-6-12. 이준행 답변]
게실 입구가 넓어서 게실 바닥의 혈관을 바로 target하여 clipping 한 경우입니다.
게실 입구가 좁아서 입구만 틀어막은 경우입니다.
게실에 epinephrine injection 또는 흡인하여 게실을 반전시켜 치료한 경우입니다.
게실 출혈 예방법은 마땅치가 않은데요, aspirin은 끊을 것은 없지만 NSAID는 주의하라는 정도로 이해하면 될 것 같습니다.
게실 출혈의 대표적인 치료법은 clipping입니다. 출혈 게실의 입구가 넓어 게실 바닥으로 접근이 가능하고 출혈혈관이 보이면 그 부위만 target하여 clipping하면 됩니다. 출혈 게실의 입구가 좁아 게실 바닥이 보이지 않으면 게실 입구를 zipper fashion으로 tight하게 multiple clipping하면 됩니다. 출혈혈관은 놔두고 출구만 틀어막는다고 지혈이 되는지 의문을 가지시는 경우가 많은데 대부분의 경우에서는 지혈 효과는 좋습니다.
게실 입구가 넓어서 게실 바닥의 혈관을 target하여 clippin 한 경우 (금보라. 대한내과학회지 2013)
게실 입구가 좁아서 입구만 틀어막은 경우 (Digest Endos 2015)
출혈부위만 찾으면 어떠한 방법으로 치료해도 효과는 매우 좋습니다. Injection, coagulation, band ligation에서도 천공이 발생하는 예는 거의 없는 모양입니다. 아래 표를 참고하세요. Coagulation을 지나치게 하지 않는 한 큰 문제는 없을 것 같습니다.
합병증 발생률이 모두 0%입니다 (Digest Endos 2015).
2013년 10월 EndoTODAY에서는 게실 출혈에 대한 토론을 진행하였던 적이 있습니다. Cap을 장착한 내시경으로 들어가 출혈부위 게실을 빨아들여서 게실을 뒤짚어 치료하는 술식이 소개되었습니다. 그에 대한 여러 교수님들의 의견도 있으니 함께 읽어보시기 바랍니다 (EndoTODAY 게실 출혈에 대한 토론).
[2017-7-3. 애독자 질문]
게실 출혈 예방법은 마땅치가 않은데요, aspirin은 끊을 것은 없지만 NSAID는 주의하라는 정도로 이해하면 될 것 같습니다. 게실 출혈과 게실염의 예방법은 다를 것 같습니다. 제가 김태준 교수님의 <게실출혈 예방과 약제 슬라이드> 근거 논문을 자세히 못 보고 있는데, 게실 출혈과 게실염 각각에서 aspirin과 NSAIDs가 각각 재발에 미치는 영향을 다시 한 번 정리 부탁드려도 될지요?
[2017-7-5. 김태준 교수님 답변]
939명의 게실염 환자와 256명의 게실출혈 환자를 22년 추적관찰한 연구결과(Gastroenterology 2011)를 보면, 게실질환의 여러 위험인자들을 보정하였을 때 aspirin을 규칙적으로 복용하는 사람은 그렇지 않은 사람에 비하여 이차 게실염 발생의 비교위험도는 1.25 (95% CI, 1.05-1.47), 게실 출혈의 비교위험도는 1.70 (95% CI, 1.21-2.39) 로 더 높았습니다. Nonaspirin NSAIDs 복용자는 복용하지 않은 사람에 비해 게실염의 비교위험도는 1.72 (95% CI, 1.40-2.11), 게실출혈의 비교위험도는 1.74 (95% CI, 1.15-2.64)로 보고되었습니다.
게실염의 이차발생 위험은 aspirin (RR:1.25) 보다 NSAIDs (RR: 1.72)가 더 높았고 게실출혈의 재발 위험은 두 약제가 서로 비슷합니다.(ASA: 1.70, NSAIDs: 1.74) 게실염 재발에 대한 aspirin 의 영향은 약하기 때문에 aspirin은 유지하는 것이 더 좋겠고 NSAIDs는 게실염 또는 게실출혈 예방을 위해 끊는 것을 고려해야 합니다. 게실출혈에 대한 부분은 두 약제가 비슷한 위험도를 보여주었으나 aspirin은 심혈관질환예방에 대한 이득과 해를 따져 case by case 로 판단해야 할 것입니다.
[2025-3-5. 이준행]
최근 일본에서는 EBL (endoscopic band ligation)이 종종 시행되는 것 같고 clipping 보다 우월하다는 보고들이 있습니다 (Digestion 2020). 2019년 KSGE의 학회지에 아래와 같이 소개된 바 있습니다 (Clin Endosc 2019). 대한민국 학회지였지만 저자는 일본 사람입니다.
Endoscopic band ligation
Endoscopic band ligation (EBL) can be a secure method with a tight closure for the muscularis propria compressed by an O-band involving the bleeding vessels. After identifying the bleeding point, a marking clip is placed at the nearest point for preparation of EBL, followed by reinsertion of the colonoscope with the application of a releasing O-ring for a tight ligation by an EBL device (Sumitomo Bakelite Co., Ltd., Tokyo, Japan). Subsequently, the colonic diverticulum is suctioned into the endoscopic ligator cup, and a syringe with air releases the elastic O-ring. According to a recent meta-analysis, all three methods (i.e., EBL, coagulation, and clipping) exert beneficial effects on the initial hemostasis and early recurring bleeding. However, EBL has an advantage over coagulation and clipping in terms of the proportions of surgical treatment and transcatheter arterial embolization. With regard to the difference in the long-term outcomes between EBL and EC for the treatment of colonic diverticular bleeding, EBL has been proven to be more effective in decreasing re-bleeding when compared with EC. However, a delayed perforation might develop as a rare complication of EBL.
우리나라에서는 아직 시행되는 예가 거의 없는 것 같습니다. 개인적으로는 한 번도 보지 못했습니다. 2022년 대한소화기학회지 종설(김유선. 대장 게실 질환의 진단 및 치료)에서도 다음과 같이 아주 간략히 언급되어 있는 수준입니다. " 최근 연구들은 밴드 결찰술이 장기적인 재출혈률을 낮춤으로써 향후 수술이나 혈관색전술을 예방할 수 있다는 결과를 보고하고 있다." 대장 전문가 선생님께 문의가 필요한 영역입니다.
[2017-3-4. 메디게이트 뉴스] 암 오진 의사에게 책임 물은 법원 - 충분한 검증 없이 서둘러 수술한 과실
위암 수술 몇 년 후 게실염(기사에서는 게실증으로 되어 있습니다만)이 왔던 모양인데 종양으로 생각하고 수술한 의료기관에 대하여 법원이 책임을 물었다는 기사입니다. 상세 내용을 알 수 없지만 수술 전 진단과 수술 후 진단에 차이가 있다는 것을 법적으로 해결한다는 것은 바람직한 일은 아니라고 생각합니다. 기사를 옮깁니다.
"법원은 종양 제거 수술후 조직검사에서 암이 아닌 것으로 확인된 사건에 대해 의료진이 성급하게 수술을 서둘렀다며 손해배상 책임이 있다고 판결했다. A씨는 2013년 K병원에서 위암 진단을 받고 위장전절제술과 비장전절제술 및 항암 치료를 받았다. A씨는 이후 요양병원에서 요양하던 중 복통, 소변량 감소 등의 증세가 발생해 다시 K병원에 입원했다. K병원 의료진은 국소 종양 재발 또는 전이에 의한 대장암으로 진단하고 결장아전절제술을 시행했다. 그런데 수술후 조직검사에서 전이암이 아니라 상행결장 게실증(상행결장의 벽이 바깥쪽으로 동그랗게 꽈리 모양으로 튀어나오는 질환)인 것으로 진단됐다. A씨는 광범위한 결장 절제로 인해 소화기 장애가 있고, 하루에 5~6번 설사 증세를 보이고 있으며, 후중감(변을 보고 난 이후에도 변이 남아있다고 느끼는 것) 증세가 있다. 이에 대해 서울중앙지법은 K병원 의료진의 과실을 인정해 A씨에게 3559만원을 지급하라고 판결했다. 법원은 "A씨는 입원한지 3일 만에 시험적 개복술을 할 정도로 위중한 상태였다고 보기 어렵다"고 강조했다. 시험적 개복술이란 급성 복증환자에게 검사할 여유가 없거나 확정 진단이 안된 채 개복하거나 악성종양환자에게 어떤 치료가 가능한지 진단하지 않은 상태에서 개복하는 경우, 복부질환의 의심이 있어 진단 목적으로 개복하는 것을 의미한다. 또 법원은 "입원 당시 혈액종양내과에 협진을 의뢰한 결과 재발보다는 다른 원인을 생각해야한다는 답신이 있었으며, 불과 4개월 전 위암 수술을 할 무렵 원격 전이나 국소 전이가 없다는 게 확인된 상태였다"고 환기시켰다. 충분한 검사와 면밀한 진단을 통해 전이암 외의 다른 원인이 없거나 암 재발이 특히 의심될 때 시험적 개복술을 해야 함에도 비수술적 시술을 선행하지 않고, 충분한 검증 없이 잘못된 진단 아래 성급하게 개복술을 했다는 것이다. 법원은 환자에게 결장 폐색이 있어 내시경적 스텐트 시술을 하면 천공 등을 초래할 수 있다고 판단했다는 의료진의 주장도 받아들이지 않았다. 법원은 "완전 폐색이 아니라면 대장내시경 검사가 절대적 금기사항이 아닌 점, 얼마간의 위험이 수반되더라도 내시경적 스텐트 삽입 시도를 해보거나 결장 내강의 상황을 점검할 수도 있으며, 나아가 점막의 조직검사도 가능한 점에 비춰 중재적 시술을 먼저 시도할 수 있었다고 보인다"고 지적했다."
[2022-6-2] 대한소화기학회 교육자료에 이탈된 플라스틱 담도배액관에 의해 발생한 대장게실천공 증례가 소개되었습니다.
1) 식도 게실: Zenker diverticulum, Killian-Jamieson 게실, 중부식도 게실, 하부식도 게실
2) 위 게실
3) 십이지장 게실
4) Meckel 게실
5) 대장 게실과 게실염
6) Diverticular diseases (2017-6-12. 월요소화기집담회 박성욱)
7) 닥터 단감 게실염
8) 급성게실염의 치료 PDF 8.8M. 2023 IMKASID 가이드라인
© 일원내시경교실 바른내시경연구소 이준행. EndoTODAY Endoscopy Learning Center. Lee Jun Haeng.